
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Малярия
|
|
|
|
Малярия - это антропонозная протозойная болезнь с трансмиссивным механизмом передачи. Характеризуется циклическим течением: сменой лихорадочных приступов и межприступных состояний, спленогепатомегалией, анемией.
Заболевание известно человечеству с глубокой древности. Термин «малярия» введен итальянцем Ланцизи в 1717 г., он связывал болезнь с ядовитыми испарениями болот (исп. mala aria — дурной, испорченный воздух). В 1880 г. французский врач Лаверан в Алжире открыл возбудителя малярии человека. В 1897 г. Р. Россе доказал, что переносчиками малярии являются комары рода Anopheles (опасный, вредный, анафема).
Этиология. Возбудители малярии — простейшие (Protozoa) относятся к семейству Plasmodia. У человека паразитирует 4 вида плазмодиев: P. vivax - возбудитель трехдневной малярии; P. ovale - возбудитель овале-малярии; P. falciparum - возбудитель тропической малярии; P. malariae — возбудитель четырехдневной малярии.
Развитие возбудителей происходит со сменой хозяев: половой цикл (спорогония) совершается в организме комара, бесполый (шизогония) - в организме человека. Заражаются от больного малярией человека или паразито-носителя при кровососании. С кровью в желудок комара попадают половые формы плазмодиев, они оплодотворяются в теле комара и образуются спорозоиты; в организм человека спорозоиты попадают со слюной комара при укусе. Из крови человека спорозоиты поступают в гепатоциты
Источник инфекции. Источником является больной человек или паразитоноситель, у которых в крови имеются половые формы. При тропической малярии больной заразен спустя 7—10 дней после начала паразитемии и является заразным около года. При остальных видах малярии больные заразны после 2-10-го приступа и опасны: при трехдневной и овале-малярии — 1-2 года, при четырехдневной - десятки лет. В эндемичных очагах основной источник — дети.
Факторы и пути передачи. Основной путь передачи -трансмиссивный, переносчик — комары рода Anopheles (60 видов; 30 видов являются основными переносчиками). Может быть заражение от донора при гемотрансфузии или через медицинские инструменты, загрязненные кровью; также может быть трансплацентарный путь передачи во время родов. Восприимчивость человека к малярии практически всеобщая. Однако имеются популяции населения, которые обладают полной или частичной врожденной невосприимчивостью к определенным видам возбудителей.
Патогенез малярии
Патогенез малярии
1.При всех формах малярии тканевая шизогония соответствует инкубационному периоду и клинически не проявляется.
2.В конце инкубации начинается эритроцитарная шизогония, обусловливающая клинику.
3.Длительность этой шизогонии определяет периодичность приступов при малярии: через 48 часов при тропической, трехдневной и овале-малярии и через 72 часа при четырехдневной.
4.Малярийный приступ (пароксизм) — это реакция сенсибилизированного организма на пирогенные белки, освобождающиеся при разрушении эритроцитов.
5.Во время приступа выбрасываются биологически активные вещества, усиливающие проницаемость сосудов.
6.Кровь сгущается, образуются тромбы.
7.Плазмодии расщепляют гемоглобин - образуется пигмент, который окрашивает ткани и органы.
8.Гемолиз эритроцитов приводит к анемии, в т.ч. аутоиммунный гемолиз, особенно при тропической малярии.
9.Осложнения - кома, ИТШ (шок), ОПН.
10.Паразиты развиваются в капиллярах внутренних органов мозга, быстро развивается паразитемия.
11.Эритроциты склеиваются и закупоривают терминальные сосуды, вследствие чего происходит отек мозга, ОПН, надпочечниковая недостаточность.
Клиническая картина. Различают 4 формы болезни: трехдневную, тропическую, четырехдневную и овале-малярию. Малярия характеризуется периодом острых лихорадочных приступов (первичная атака), сменяющихся безлихорадочным периодом с возобновлением у части нелеченых или недостаточно леченых больных лихорадки в сроки от 7—14 дней до 2-3 месяцев после прекращения первичной атаки (ранние рецидивы). После инкубационного периода трехдневная и овале-малярия начинаются с продромального периода, а тропическая и четырехдневная — с пароксизмов. В продромальном периоде (длится от нескольких часов до 3-4 дней) появляются недомогание, легкое познабливание, головная боль, ломота в теле, субфебрилитет. Затем все симптомы нарастают, приступ малярии (пароксизм) начинается с потрясающего озноба и протекает со сменой фаз: озноб, жар, пот. Кожа бледная, холодная, шероховатая (гусиная) с цианотичным оттенком. Озноб продолжается от 10-15 минут до 2-3 часов и сопровождается очень быстрым подъемом температуры до 39—40 °С и выше. Усиливаются головная боль, мышечные боли, появляются жажда, иногда рвота, бред. Лицо гипе-ремировано, кожа сухая, горячая на ощупь, отмечается тахикардия (стадия жара). Через несколько часов жар сменяется профузным потоотделением, температура тела критически снижается до субнормальных цифр. С появлением пота самочувствие улучшается, но сохраняется слабость. В целом пароксизм длится 6—12 часов, а при тропической — до суток и более. После приступа наступает из крови и клиническим выздоровлением. Через 6-11 ме-




 сяцев может развиться повторная атака - отдаленный рецидив, так как активируются тканевые формы паразитов.
сяцев может развиться повторная атака - отдаленный рецидив, так как активируются тканевые формы паразитов.
Наиболее тяжелая форма болезни — это тропическая малярия. Она дает самый высокий уровень летальных исходов.
Овале-малярия имеет благоприятное длительное течение с развитием поздних рецидивов.
Трехдневная малярия — имеет более доброкачественное течение, летальные исходы крайне редки и обычно связаны с сопутствующими заболеваниями.
Четырехдневная малярия - ее возбудитель персисти-рует в крови после перенесенного заболевания от 7 до 32 и даже до 50 лет.
Осложнения
1. Самое грозное — церебральная малярия с развитием
малярийной комы. Она развивается обычно у первично
заболевших и нелеченых больных в интенсивных энде
мичных очагах.
Предрасполагающие факторы: конституционные особенности, истощение, переутомление, недоедание, беременность, высокая степень паразитемии. При развитии церебральной анемии отмечаются бледность лица, сухость и землисто-желтый цвет кожи, субиктеричность слизистых, атаксия, заторможенность, глубокий сон, больные односложно отвечают на вопросы. Возможно двигательное или психомоторное возбуждение, сухожильные рефлексы могут повышаться, перед смертью полностью исчезают. Могут быть патологические рефлексы. В стадии комы больной на раздражение не реагирует, лежит неподвижно, глаза закрыты или полуоткрыты, взгляд отрешенный, определяется мышечный гипертонус, тризм, ригидность мышц затылка, сухожильные и брюшные рефлексы отсутствуют, зрачковый рефлекс угасает.
2. Инфекционно-токсический шок (ИТШ) - алгид. Тя
желое осложнение, часто заканчивается летально. Разви
ваются гемодинамические нарушения и острая надпочеч-
никовая недостаточность. АД снижается до 80 мм рт. ст
и ниже, PS частый, малого наполнения, тахикардия, одышка. У больного заострившиеся черты лица, глубоко запавшие глаза, с темными кругами, безучастный взгляд, кожа синюшная, тургор ее снижен. Температура тела 35 °С и ниже (а ректальная - высокая), постоянные позывы на рвоту, частый жидкий, водянистый стул, олигурия, а затем анурия, быстро уменьшается ОЦК с гемоконцентраци-ей. Печень и селезенка увеличены. Если не проводить адекватное лечение, больной умирает от сердечно-сосудистой недостаточности.
3. Гемоглобинурийная лихорадка
Диагностика. Диагностику проводят на основании клинических данных, эпидемиологических данных и результатов лабораторного исследования. Характерными клиническими симптомами являются типичные лихорадочныепароксизмы с потрясающими ознобами, быстрым повышением температуры тела до высоких цифр с последующим профузным потом, повторением через 1—2 суток, с увеличением селезенки и печени, развитием анемии. При тропической малярии все проявления могут быть невыражен






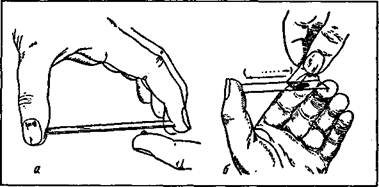
Взятие крови на предметное стекло (а) и приготовление мазка (б)
ными, нередко беспокоят головные боли, миалгии, боли в животе, тошнота, рвота, диарея. Для уточнения диагноза проводят микроскопическое исследование крови (толстая капля и тонкий мазок). Обнаружение плазмодиев является бесспорным и единственным доказательством наличия малярии. Плазмодии тропической малярии легче обнаружить в период приступа. Кровь исследуют и в период приступа (пароксизма) и в период апирексии. Из серологических исследований в диагностике малярии применяют РНИФ, ИФА. Малярийные а/т обнаруживают в крови после 2-3-го приступа. Максимум а/т регистрируется на 4-6-й неделе, затем титр их снижается, но они сохраняются до 2 лет. РНИФ и ИФА применяются при обследовании доноров. Исследуют КОС, коагулограмму, биохимические показатели, Нв, число паразитов.
Лечение. Терапию проводят в зависимости от формы малярии, периода болезни и тяжести течения. Больного малярией госпитализируют в стационар.
Для купирования острых приступов 3-дневной, 4-дневной и овале-малярии назначают делагил (хлорохин ди-фосфорит) внутрь: в первые сутки - 1,5 г; на 2-й и 3-й день — 0,5 г в сутки. Таким образом, на курс лечения Необходимо 2,5 г делагила. Препарат принимают после еды, обильно запивая водой.
Делагил действует на возбудителей малярии, находящихся в крови. Поэтому через 24-48 часов после начала лечения прекращаются приступы лихорадки.
Для профилактики рецидивов после делагила назначают примахин или хиноцид в течение 10 или 15 дней. Эти препараты действуют на тканевые формы возбудителя, находящегося в печени.
При тропической малярии делагил назначают в течение 5 дней. Если возбудитель устойчив к делагилу, назначают хинин или тиндурин в сочетании с фансидаром. Возможно сочетание противомалярийных препаратов с пролонгированными сульфаниламидами или с тетрациклином. Для делагилоустойчивых форм возбудителей малярии можно применять мефлохин, фансимеф, хальфан и др.
Кроме специфической терапии, при необходимости проводят дезинтоксикацию и дегидратационную терапию, при ОПН назначают гемодиализ, при анемии - переливание свежей крови.
На эритроцитарной стадии паразита применяют хинин, артемизин, хлорохин, амодиахин, плаквенил, пире-метамин, прогуанил, фансидар, метакельфин, фансимеф, малоприм, мефлохин. Препараты можно назначать до взятия крови, если человек приехал из эндемичного района. Если нет сведений об устойчивости плазмодиев, лечение начинают с хлорохина (делагила): в 1-й день - 1 г (4 таблетки) на 1 прием, через 6 часов - 0,5 г, во 2-3-й день -0,5 г в один прием. На курс - 2,5 г. При в/в и в/м введении делагила разовая доза должна быть не более 10 мл 5%-ного раствора, повторное введение через 6-8 часов. Суточная доза - не более 30 мл 5% -ного раствора. Вводят делагил медленно, по 60 капель в минуту, так как при быстром введении может быть коллапс.
Мефлохин назначают 15 мг/кг массы тела каждые 12 часов. На курс - 1,25-1,5 г. Широко применяют комбинированные препараты, все препараты пролонгирован-
При малярийной коме из этиотропных препаратов применяют делагил и хинин парентерально в первые сутки, затем перорально, если позволяет состояние больного.
Хинин - 5-20 мг/кг в течение 4 часов, вводят медленно через каждые 12 часов. Глюкокортикостероиды, дезин-токсикационная терапия. Улучшение микроциркуляции. При гемоглобинурийной/лихорадке проводят противошоковые мероприятия, гемосорбцию, гемодиализ, применяют глюкокортикоиды. При выраженной анемии - переливание эритроцитной массы и свежей донорской крови. При тропической малярии применяют хинидин внутрь или в/в медленно, 15 мг/кг - ударная доза, 7,5 мг/кг — каждые 8 ча-сов. Во время лечения проводят ЭКГ-контроль (при быстром введении может быть снижение АД). В тяжелых случаях (кома, гипертермия, дыхательная недостаточность) вводят хинин по схеме: 10 мг/кг в/в в течение часа, или 0,02 мг/кг/мин. до достижения эффекта, должен быть постоянный (мониторный) ЭКГ-контроль и динамическое исследование уровня паразитемии.
Уход. Основное внимание уделяется организации ухода за пациентом в период пароксизмов (приступов). В период озноба пациента необходимо согреть, период длится от30 минут до 2 часов, в период жара применить физические и медикаментозные методы снижения температуры и проводить контроль за АД, ЧДД, пульсом, диурезом, температурой. Организовать и воспользоваться аптечкой на случай развития коллапса при критическом снижении температуры. В третьем периоде лихорадки организовать и провести смену нательного и постельного белья, уход за кожей и слизистыми. А также организуют и осуществляют сестринский процесс по другим выявленным проблемам пациента. При начинающейся коме и других осложнениях немедленно вызвать врача, больных перевести в палату интенсивной терапии. При гемоглобинурийной лихорадке больных переводят в палату интенсивной терапии.
|
|
|
|
|
Дата добавления: 2014-11-16; Просмотров: 4047; Нарушение авторских прав?; Мы поможем в написании вашей работы!