
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Имплантация донорской печени
|
|
|
|
Результат ортотопической трансплантации печени, в значительной степени, зависит от того, насколько хирургу удастся воссоздать естественные условия, приемлемые для функционирования трансплантата в организме реципиента.
В связи с этим методика имплантации варьирует в зависимости от разновидности используемого трансплантата.
Такими разновидностями являются:
1) трупная печень (целая);

Рис. 2. Схема порто-бедренно-аксиллярного шунтирования в беспеченочном периоде. 1) нижняя полая вена, 2) канюля в воротной вене, 3) канюля в левой подвздошной вене, 4) канюля в левой подмышечной вене, 5) центрифужный насос
2) «уменьшенная» трупная печень;
3) анатомические доли или левый латеральный сектор трупной печени после разделения одного трансплантата для двух реципиентов;
4) анатомические доли или левый латеральный сектор печени живого родственного донора.
Методика имплантации целой трупной печени является основой для всех других модификаций.
Трансплантат ортотопически располагают в брюшной полости.
Первым накладывается верхний (поддиафрагмальный) анастомоз между культей нижней полой вены реципиента и донорским фрагментом того же сосуда.
Он представляет наибольшие трудности в связи с ограничением возможности манипулирования и обзора в этой области.
Затем накладывается нижний (подпеченочный) кава-кавальный анастомоз.
При этом восстанавливается непрерывность нижней полой вены.
В случае использования вено-венозного шунтирования канюлю из воротной вены реципиента извлекают, и воротную вену пережимают сосудистым зажимом.
Анастомоз между воротной веной реципиента и воротной веной трансплантата накладывается конец-в-конец с учетом возможного несовпадения диаметров этих сосудов, что корригируется различными вариантами сосудистого шва.
Наложение трех описанных анастомозов обеспечивает возможность возобновления портального и кавального кровотоков.
Анестезиологическая бригада должна быть заранее информирована о пуске портального кровотока через трансплантат, чтобы своевременно корригировать гемодинамические изменения и нарушения гомеостаза.
Реперфузии трансплантата должно предшествовать внутривенное введение метил-преднизолона из расчета 20 мг/ кг массы тела реципиента (но не более 1000 мг).
Для реперфузии трансплантата первым снимают зажим с надпеченочного участка нижней полой вены, а затем с воротной вены.
Последним снимается зажим с подпеченочного отдела нижней полой вены, что восстанавливает кавальный кровоток (рис.3).
Методика венозной реконструкции при имплантации «уменьшенной» печени, равно как и правой доли от разделенной печени трупа и последовательность действий идентичны описанным выше.
Разновидностью методики кавальной реконструкции при использовании этих трех видов трансплантатов является наложение единственного кава-кавального анастомоза.

Рис. 3. Окончательный вид имплантированной трупной печени. 1) верхний (поддиафрагмальный) кава-кавальный анастомоз, 2) нижний (подпеченочный) кава-кавальный анастомоз, 3) порто-портальный анастомоз, 4) артериальная реконструкция с использованием общей печеночной артерии реципиента, 5) билиарная реконструкция - холедохо-холедохоанастомоз на Т-образном дренаже, 6) ушитое ложе желчного пузыря

Рис. 4. Вариант имплантации трупной печени при сохранении нижней полой
вены реципиента. 1)сохраненный позадипеченочный отдел нижней полой вены реципиента, 2) надпеченочное отверстие нижней полой вены трансплантата, 3) отверстие в передней стенке нижней полой вены реципиента после иссечения устий печеночных вен, 4) дистальный отдел нижней полой вены трансплантата
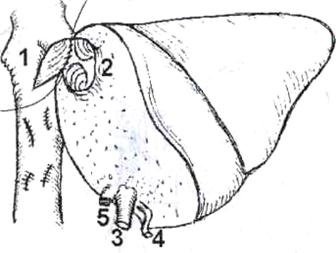
Рис. 5. Печеночно-кавальная реконструкция при имплантации левой доли печени.
1) нижняя полая вена реципиента после гепатэктомии: отверстие в переднелевой боковой стенке анастомозируется с устьем общего ствола левой и срединной
печеночных вен трансплантата, 2) устье общего ствола левой и срединной печеночных вен трансплантата, 3) воротная вена трансплантата, 4) артерия трансплантата, 5) желчный проток трансплантата
Это бывает возможно в случаях, когда гепатэктомия у реципиента выполняется с сохранением позадипеченочного фрагмента нижней полой вены.
Для осуществления методики надпеченочное отверстие нижней полой вены трансплантата анастомозируется с отверстием в передней стенке нижней полой вены реципиента, образованным при иссечении устий печеночных вен.
При этом дистальный отдел нижней полой вены трансплантата просто перевязывается (рис.4).
Венозная реконструкция при использовании в качестве трансплантата левой доли или левого латерального сектора трупной печени, а также анатомических долей и левого латерального сектора печени живого родственного донора имеет ряд особенностей.
Во всех указанных случаях при гепатэктомии у реципиента необходимо сохранить позадипеченочный отдел его нижней полой вены.
В отличие от предыдущих видов донорской печени, трансплантаты данной группы не имеют собственного донорского участка нижней полой вены.
Поэтому восстановление венозного оттока выполняется путем соединения печеночной вены трансплантата с нижней полой веной реципиента в виде печеночно-кавального анастомоза конец-в-бок или в виде печеночно-печеночного анастомоза конец-в-конец с культей одноименной печеночной вены реципиента.
Основной задачей при этом является профилактика нарушения венозного оттока при возможных смещениях трансплантата в брюшной полости.
В связи с этим предпочтительным является печеночно-кавальная реконструкция конец-в-бок (рис.5).
В этой связи заслуживает внимания методика имплантации правой доли печени от живого родственного донора, разработанная и применяемая в РНЦХ РАМН с 1997 года.

Рис. 6. Печеночно-кавальная реконструкция при имплантации правой доли печени от живого родственного донора по методике РНЦХ РАМН.
1) нижняя полая вена реципиента после гепатэктомии: искусственно сформированное отверстие в стенке нижней полой вены после иссечения устья правой печеночной вены, 2) устье печеночной вены трансплантата увеличено за счет рассечения боковой стенки сосуда в дистальном направлении, 3) воротная вена трансплантата, 4) артерия трансплантата, 5) желчный проток трансплантата
Суть методики - в создании как можно более широкого печеночно-кавального анастомоза, что достигается искусственным расширением устий правых печеночных вен трансплантата и реципиента (рис.6).
Особенностью портальной реконструкции при использовании указанных трансплантатов является то, что порто-портальный анастомоз накладывают между стволом воротной вены реципиента и воротной веной трансплантата, которая является долевой (правой или левой) ветвью воротной вены донора.
Возможности артериальной реконструкции, то есть воссоздания артериального притока к трансплантату также зависят от вида используемого трансплантата.
Так, все виды трупных трансплантатов, кроме левой доли и левого латерального сектора, при соблюдении правил изъятия донорской печени располагают неограниченной длиной артериального сосуда вплоть до фрагмента аорты.
В то же время родственные трансплантаты и левые фрагменты трупной печени, как правило, имеют только долевую артерию, длина которой не превышает 3-4 см.
Артериальная реконструкция, чаще всего, выполняется путем анастомозирования общей или собственно печеночной артерий трансплантата конец-в-конец с общей печеночной артерией реципиента в месте отхождения желудочно-двенадцатиперстной артерии.
Существует множество других, более сложных, вариантов в зависимости от анатомических особенностей (рис.7).
Артериальную реваскуляризацию трансплантатов у совсем маленьких детей можно выполнять непосредственно от аорты, используя либо трупный донорский сосуд, включающий участок аорты, либо артериальную или венозную донорскую вставку.
Анастомоз с аортой реципиента в таких случаях накладывается либо выше отхождения чревного ствола, либо ниже почечных артерий.
Однако за последние 10 лет методика артериальной реваскуляризации трансплантатов у маленьких детей возвращается к традиционному способу анастомозирования печеночных артерий донора и реципиента с помощью микрохирургической техники.
Выбор способа билиарной реконструкции зависит от конкретных обстоятельств, складывающихся в результате имплантации донорской печени, в частности, от характеристик желчного протока (или протоков) конкретного трансплантата и реципиента.
Наиболее физиологичным считается восстановление непрерывности гепатикохоледоха путем анастомозирования донорского и собственного фрагментов протока конец-в-конец (см. рис.3).
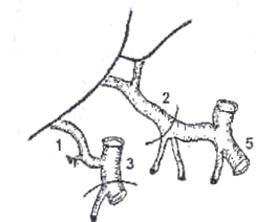
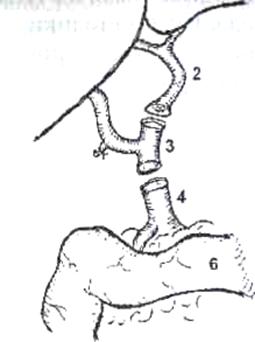
Рис. 7. Вариант артериальной реконструкции при имплантации трупной печени. Слева - анатомический вариант артериального кровоснабжения печени донора.
Справа - артериальная реконструкция в организме реципиента. 1) правая печеночная артерия трансплантата (ветвь верхней брыжеечной артерии),
2) собственно печеночная артерия трансплантата (из системы чревного ствола),
3) верхняя брыжеечная артерия, 4) собственно печеночная артерия реципиента,
5) чревный ствол и его ветви, 6) двенадцатиперстная кишка реципиента
Такой билиобилиарный анастомоз принято формировать на каркасном Т-образном дренаже, который одновременно служит для декомпрессии.
Причинами отказа от такой реконструкции могут явиться несовпадение диаметров протоков, чрезмерное натяжение, а также сомнения в адекватности кровоснабжения стенок протоков как у донора, так и у реципиента.
Кроме того, при исходном заболевании печени, связанном с болезнью протоков, например при первичном склерозирующем холангите, показания к использованию дистальной культи холедоха реципиента весьма противоречивы.
Таким образом, при наличии сомнений в адекватности желчных протоков донора и/или реципиента для наложения билиобилиарного соустья методом выбора становится билиодигестивный анастомоз, то есть холедохо(гепатико)-еюностомия с петлей кишки, выключенной по Roux.
Реконструкция желчеотведения при использовании родственных трансплантатов или левосторонних фрагментов трупной печени связана с дополнительными трудностями, так как эти трансплантаты, как правило, не имеют каких-либо значимых по длине отрезков желчных протоков вне паренхимы трансплантата.
Устья таких протоков зияют на поверхности среза паренхимы (рис.8).
Их число варьирует от 1 до 4.
Это требует наложения соответствующего числа билиодигестивных анастомозов, что предусматривает использование весьма прецизионной хирургической техники при оптическом увеличении (рис.9).
|
|
|
|
|
Дата добавления: 2014-11-18; Просмотров: 755; Нарушение авторских прав?; Мы поможем в написании вашей работы!