
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Клинические методы исследования при нарушениях равновесия и походки. 2 страница
|
|
|
|
Периферический нерв. Повышенная возбудимость периферических нервов может явиться причиной развития тетании, явления, характеризующегося сокращениями мышц преимущественно дистальных отделов конечностей — кисти (карпальный спазм) и стопы (педальный спазм), или мышц гортани (ларингоспазм). Сокращения вначале безболезненны, однако при длительном проявлении могут привести к повреждению мышцы и болевому синдрому. В случае тяжелой формы тетании в процесс вовлекаются мышцы спины, что приводит к возникновению опистотонуса. Тетания, как правило, развивается на фоне гинокальциемии, гипомагниемии и при выраженном дыхательном алкалозе (см. гл. 336). Идиопатическая нормокальциемическая тетания, или спазмофилия, может возникать как спорадически, так и в виде наследственной патологии.
Мышцы. Миотония. Повторная деполяризация мышечных клеток может вызвать сокращение мышцы с последующим ее напряжением и недостаточным расслаблением. Миотония обычно протекает безболезненно, однако может приводить к нетрудоспособности больных вследствие затруднений в выполнении тонких движений кистью или замедления ходьбы. Наиболее известным заболеванием, сопровождающимся миотонией, является миотоническая дистрофия, хотя в данном случае ведущую роль играют другие проявления патологического процесса, такие как катаракта и мышечная слабость (см. гл. 357). Реже встречаются врожденные миотония и парамиотония, при которых явления миотонии бывают более выраженными. Явления миотонии усугубляются на холоде и ослабляются прогреванием, уменьшаются при повторных действиях. При парадоксальной миотонии, которая является характерным признаком врожденной парамиотонии, повторные движения усугубляют миотонические расстройства. У таких больных отмечают также периодическую слабость, связанную с воздействием холода (гл. 377). Задержка релаксации при микседеме обусловливается снижением способности мышц к расслаблению и не сопровождается электрической активностью. Эта задержка приводит к возникновению характерного «замедленного» ахиллова рефлекса, однако по существу бывает бессимптомной.
Контрактура. Мышечной контрактурой называют болезненное укорочение мышцы, не связанное с деполяризацией мышечных мембран. Возникает вследствие заболеваний, сопровождающихся нарушениями метаболизма, например ограничением выработки высокоэнергетических ферментов при дефиците миофосфорилазы. Контрактуры усугубляются при нагрузке и обычно сопровождаются выраженным болевым синдромом. Термин контрактура используют не совсем правильно, когда обозначают им ограничение движений в суставах, обусловленное укорочением сухожилий мышц при ревматических поражениях, церебральном параличе и хронических миопатиях. Синдром злокачественной гипертермии может сопровождаться ригидностью мышц, обусловленной метаболической контрактурой и связанной с применением общего наркоза. При гипертермии, обусловленной злокачественным нейролептическим синдромом, ригидность мышц развивается вследствие повышенной активности центральной нервной системы, в мышце выявляют усиление электрической активности.
Боль и болезненность в мышцах. Боли в мышцах (острые и ноющие) не всегда свидетельствуют о их поражении, так как поражение суставов и костей часто вызывает жалобы на острую боль в мышцах. Атрофия, длительное вы нужденное бездействие и некоторая слабость мышц могут помешать установлению точной локализации патологического процесса. Мышечными могут ошибочно быть названы боли, возникающие при поражении подкожной жировой клетчатки, фасций и сухожилий. Кроме того, боль и слабость в мышцах могут сопровождать поражения крупных периферических нервов или их мелких внутримышечных ветвей. Мышечная боль может быть ведущим симптомом при воспалительных, метаболических, эндокринных и токсических миопатиях (гл. 356, 357).
Травма мышцы. Энергичная физическая деятельность, даже у людей с атлетическим телосложением, может привести к разрыву мышцы или сухожилия. В этом случае появляется внезапная острая боль в мышце, припухлость и болезненность при пальпации. Разрыв сухожилия таких мышц, как двуглавая или икроножная, может привести к видимому укорочению мышцы.
Легкая приятная ноющая боль и слабость в мышцах, появляющаяся после физической деятельности, по степени выраженности несколько отличается от более выраженной, но тоже физиологической боли, возникающей после тяжелой, непривычной работы. Подобные симптомы часто сопровождаются глубокими повреждениями мышц, что подтверждается такими данными лабораторных исследований, как увеличение концентрации ферментов плазмы крови (креатинкиназы), а также данными биопсии, выявляющей признаки обширного некроза мышц. Могут возникать миоглобинемия и миоглобинурия. Некроз и боли в мышцах чаще всего возникают в следующих ситуациях: при наличии коротких периодов сокращения мышц в процессе их удлинения (эксцентрические сокращения) и при длительных нагрузках на мышцы, например во время марафонского бега. Не ясен предел, после которого эти симптомы становятся патологическими. У многих больных боли в мышцах возникают уже при умеренной активности. Боли в мышцах при нагрузке характерны для метаболических поражений мышц, таких как недостаточность карнитинпальмитилтрансферазы или миоаденилатдеаминазы; недостаток ферментов, участвующих в гликолизе, наиболее часто сопровождается развитием контрактур. У большинства больных с жалобами на боли в мышцах, возникающие во время или после нагрузок, не выявляют четких патологических изменений.
Диффузные миалгии. Боли в мышцах могут возникать в случае инфекционных заболеваний, вызванных вирусами гриппа и Коксаки. Термины фиброзит, фибромиалгия и фибромиозит являются синонимами, служащими для описания поражений, сопровождающихся острыми болями и болезненностью при пальпации мышцы и прилегающей соединительной ткани.
Можно обнаружить локальные «триггерные точки» болезненности, часто возникает общая симптоматика в виде выраженной слабости, бессонницы и подавленного настроения (см. гл. 356). Хотя у больного часто отмечают болезненные припухлости мышцы, гистологическое исследование не выявляет изменений мышц и соединительной ткани. Некоторый положительный эффект оказывают нестероидные противовоспалительные препараты, однако в целом заболевание имеет тенденцию протекать хронически без улучшений в течение ряда месяцев или лет. У таких больных часто предполагают психическую природу заболевания, хотя истинная его этиология в настоящее время не установлена.
Мышечный ревматизм развивается у людей в возрасте старше 50 лет и характеризуется напряженностью и болями в мышцах плечевого и тазового пояса. Несмотря на локализацию болей в мышцах, имеются убедительные доказательства того, что при данном заболевании развивается артрит проксимальных суставов. У больных часто выявляют выпоты в коленном и других суставах, глубокую атрофию мышц, обусловленную бездействием конечности; они жалуются на слабость, что дает основание подозревать наличие полимиозита. Однако уровень креатинкиназы обычно не изменяется, при биопсии мышцы чаще всего выявляют атрофию без признаков некроза или воспаления; скорость оседания эритроцитов повышается, может развиться гигантоклеточный артериит. Лечение проводят нестероидными противовоспалительными препаратами, больным с гигантоклеточным артериитом предпочтительнее назначать преднизолон (50— 100 мг в сутки). При отсутствии эффекта от нестероидных противовоспалительных препаратов больным с мышечным ревматизмом также назначают низкие дозы преднизолона (10—20 мг/сут). Миалгии часто встречаются и при других ревматических заболеваниях, таких как ревматоидный артрит, системная красная волчанка, узелковый периартериит, склеродермия и синдром смешанного поражения соединительной ткани. Если первым симптомом болезни является появление мышечных болей, врач ошибочно может диагностировать собственно заболевание мышц, тогда как миалгия может быть лишь признаком вовлечения мышцы в воспалительный процесс, как это наблюдается при многих патологических состояниях (см. гл. 356). Миалгия может развиться у больных с полимиозитом или дерматомиозитом, хотя в этих случаях боли в мышцах либо отсутствуют, либо выражены минимально (гл. 356).
Эпизодическая слабость. Термин слабость часто используется больным для описания упадка жизненных сил или снижения «энергии». В такой ситуации все попытки установить истинное значение его слов могут не иметь успеха. Наиболее правильно будет попросить больного уточнить, имелось ли нарушение определенных функций организма и при каких обстоятельствах оно возникло.
Слабость, истинная или ложная, может быть проявлением поражения периферической или центральной нервной системы. Слабость при поражении центральной нервной системы, например вследствие транзиторной ишемической атаки, обычно сопровождается изменением сознания или психической деятельности, повышением мышечного тонуса и рефлексов растяжения мышцы и часто расстройствами чувствительности. При большинстве нервно-мышечных заболеваний приступы слабости характеризуются отсутствием изменений умственной деятельности, снижением тонуса мышц и сухожильных рефлексов. Нарушения деятельности центральной нервной системы, приводящие к эпизодической слабости, рассматриваются в гл. 343. В табл. 17.1 приводятся основные причины эпизодической слабости.
Таблица 17.1. Причины эпизодической генерализованной слабости
Нарушения электролитного баланса:
— гипокалиемия: первичный гиперальдостеронизм (синдром Конна); отравление барием; первичный почечный тубулярный ацидоз; почечный тубулярный ацидоз при отравлении амфотерицином В или толуеном; гиперплазия юкстагломерулярного аппарата (синдром Бартера); ворсинчатая аденома толстой кишки; алкоголизм; мочегонные препараты; лакрица; парааминосалициловая кислота; кортикостероиды
— гиперкалиемия: болезнь Аддисона, хроническая почечная недостаточность; гипотенинемический гипоальдостеронизм; пароксизмальная миоглобинурия
— гиперкальциемия
— гипокальциемическая тетания
— гипонатриемия
— гипермагниемия
Поражение нервно-мышечных синапсов:
— миастения
— синдром Ламберта — Итона
Поражения центральной нервной системы:
— катаплексия и сонный паралич в сочетании с нарколепсией
— рассеянный склероз
— транзиторные ишемические атаки
Расстройства, сопровождающиеся субъективными ощущениями слабости:
— гипервентиляция
— гипогликемия
Эпизодическая астения. Больные, описывающие периодическую слабость как усталость или потерю жизнестойкости, страдают астенией, которую можно отличить от истинной слабости тем, что больной может выполнить опреде ленное задание, но не в состоянии выполнять это задание неоднократно. Астения является основным затруднением у многих больных с тяжелыми поражениями почек, печени, сердца и легких. При обследовании обращает внимание, что больные могут хотя бы однократно осуществлять все виды деятельности, например вставать с согнутых колен, ходить по ступенькам, вставать с кресла. Повышенная утомляемость является также характерным признаком относительно избирательного поражения нисходящих двигательных путей центральной нервной системы, при котором неврологическая симптоматика может быть минимальной.
При периферических нервно-мышечных заболеваниях преходящая слабость может быть следствием грубых нарушений функций периферических нервов, периодической деструкции мышцы, нарушений электрофизиологических свойств мышцы при электролитном дисбалансе, периодических изменений нервно-мышечной передачи.
Нарушение проведения по периферическому нерву. Повторные приступы слабости сопровождают многие периферические невропатии. Врожденная предрасположенность к параличам при сдавлении нервов, часто называемая томакулозной невропатией вследствие своеобразного расположения миелина, выявляемого при биопсии, является заболеванием с аутосомно-доминантным типом наследования и характеризующимся быстрым развитием паралича при компрессии периферического нерва. Паралич обычно бывает ограниченным, длящимся от нескольких дней до нескольких недель. Другие виды периферических невропатии могут также способствовать развитию обратимых компрессионных поражений нервов (см. гл. 355).
Нарушение проведения в нервно-мышечном синапсе. Миастения, особенно на ранних стадиях, характеризуется преходящей слабостью. Вначале обычно поражаются мышцы, иннервируемые черепными нервами, что приводит к двоению, птозу, дисфагии и дизартрии. В некоторых случаях миастении слабость в конечностях может возникать раньше других симптомов, что при отсутствии симптоматики со стороны краниальных мышц отдаляет постановку правильного диагноза на несколько месяцев. Отличают суточные изменения силы мышц, сухожильные рефлексы сохраняются. Периодические приступы слабости могут встречаться и при других, более редких нарушениях проведения в нервно-мышечных синапсах, таких как синдром Ламберта — Итона (см. гл. 358).
Периодические нарушения электролитного баланса. При выраженных повреждениях мышц возникают временные изменения содержания калия в сыворотке крови. Если у больного с жалобами на слабость выявляют изменение уровня калия в сыворотке крови, в первую очередь можно предположить наличие у него первичного периодического паралича (гипо- и гиперкалиемический периодический паралич), однако чаще причинами эпизодической слабости бывают другие болезни, сопровождающиеся изменением содержания калия (см. гл. 359). Семейный периодический паралич чаще развивается у людей в возрасте 30 лет; у больных более старшего возраста эпизодическую слабость вызывают другие причины. Гипокалиемический периодический паралич может развиться у больного гипертиреозом. Эпизодическая слабость, обусловленная гипокалиемией, может быть следствием повышенного выведения калия из организма через почки и желудочно-кишечный тракт. В основном это происходит при почечном тубулярном ацидозе, приеме диуретиков, гиперальдостеронизме, синдроме Барттера и ворсинчатой аденоме толстой кишки.
Слабость, обусловленная гиперкалиемией, развивается при хронической почечной или надпочечниковой недостаточности, при гипоренинемическом гипоальдостеронизме и ятрогенных расстройствах, связанных с передозировкой препаратов калия или их назначении вместе с натрий-сберегающими диуретинами, такими как триамтерен, амилорид и спиронолактон. У больных с нарушением выделения калия гиперкалиемия может возникнуть при использовании солей калия вместо поваренной соли.
К возникновению повторных эпизодов слабости, которые являются в таких случаях начальными проявлениями выраженных метаболических нарушений, могут привести и другие нарушения электролитного баланса. К ним относятся повышение или снижение концентрации натрия, кальция и магния в сыворотке крови, а также гипофосфатемия.
Нарушения метаболизма в мышцах (см. гл. 347). Периодические приступы слабости, обычно в сочетании с миалгией, могут развиваться вследствие нарушения утилизации гликогена и липидов, сопровождающегося снижением выработки энергии мышцами. Одним нз этих состояний является недостаточность карнитинпальмитилтрансферазы. Эпизодическую слабость могут вызывать и другие нарушения метаболизма в мышцах, например поражения митохондрий, разобщение цикла пуриновых нуклеотидов, дефицит миоаденилатдеаминазы. Последнее заболевание встречается примерно у 1% населения, однако симптоматика появляется лишь у незначительной части больных.
Повторные приступы ощущения слабости часто возникают у больных с гипервентиляционным синдромом, хотя при обследовании у них обнаруживают нормальную мышечную силу. Подобно этому, повторные эпизоды гипогликемии сопровождаются субъективными ощущениями слабости, хотя сама по себе гипогликемия не является причиной этой слабости. В некоторых случаях поражения центральной нервной системы приводят к развитию генерализованной слабости без сопутствующего нарушения уровня бодрствования. Синкопальный вертебральный синдром, развивающийся вследствие ухудшения кровоснабжения двигательных путей в стволе головного мозга, приводит к развитию внезапного пара- или тетрапареза, длящегося обычно в течение нескольких секунд. У больных с нарколепсией может возникать внезапная потеря силы и тонуса мышц во время приступов катаплексии. К подобной симптоматике могут приводить повреждения активирующей ретикулярной системы, а также сонный паралич, который возникает у больных с нарколепсией при засыпании или пробуждении (см. гл. 20).
Список литературы
Auger R. G. et al. Hereditary form of sustained muscle activity of peripheral nerve
origin causing generalized myokymia and muscle stiffness. — Ann. Neurol.,
1984. 15, 13. dark S. et al. Clinical characteristics of fibrositis. II. A "blinded", controlled
study using standard physiological tests.— Arthr. and Rheum., 1985, 28, 132. Griggs R. С. The myotonic disorders and the periodic paralysis. — Adv. Neurol.,
1977, 17, 143. Layzer R. В. Muscle pain, cramps and fatigue.— In: Myology/Eds. A. G. Engel,
B. Q. Banker. New Fork: McGraw-Hill, 1986. Saenz-Lope E. et al. Hyperekplexia: A syndrome of pathological startle responses.—
Ann. Neurol., 1985, 15, 36.
ГЛАВА 18. ОНЕМЕНИЕ, ПОКАЛЫВАНИЕ И ДРУГИЕ ИЗМЕНЕНИЯ ОЩУЩЕНИЙ
Артур К. Эсбери (Arthur К. Asbury)
Нормальное соматическое ощущение представляет собой длительный процесс, занимающий значительную часть активности нервной системы. В норме лишь незначительная ее доля тратится на сознание и требует внимания. В отличие от этого нарушения ощущений, особенно боли и парестезии, могут быть чрезвычайно назойливыми, тревожащими, упорными, всецело поглощать внимание человека и заставляют его обращаться за медицинской помощью. Врач должен обладать целой системой знаний, чтобы оценить патологические ощущения, определить наиболее вероятный источник происхождения и понять их значение. Если патологические ощущения болезненны, это еще более ускоряет обращение к врачу. Боль подробно разбирается в гл. 3.
Положительные и отрицательные симптомы. Все патологические чувствительные симптомы целесообразно разделить на две категории: положительные и отрицательные. К положительным симптомам относятся пощипывание; покалывание после онемения; парестезии в виде давящего пояса; молниеносные стреляющие боли (прострелы); ноющие, режущие, выкручивающие, тянущие, дергаю щие, сжимающие боли; жжение, першение, слабый зуд. Такие слова больные часто используют для описания своих ощущений, которые могут быть болезненными или безболезненными. Полагают, что патофизиологическим основанием положительных симптомов является эктопическое генерирование потоков под-пороговых импульсов на уровне центральных или периферических проводников чувствительности. Подобные эктопические афферентные импульсы возникают на другом уровне, нежели нормальные импульсы, идущие от рецепторов непораженных периферических нервов. Они определяют качество испытываемых больным патологических ощущений в зависимости от количества, скорости и распределения импульсов, а также от типа и размеров нервных волокон, по которым они проходят.
Положительные симптомы возникают в результате повышения активности проводников чувствительности и не сопровождаются нарушениями работы чувствительных анализаторов, которые можно было бы выявить при осмотре; об этом важно помнить врачу.
Отрицательные симптомы возникают вследствие выпадения определенных видов чувствительности и характеризуются снижением или отсутствием чувствительности в определенном участке тела или его онемением. Отрицательные симптомы, в отличие от положительных, сопровождаются определенными патологическими процессами, выявляемыми при обследовании больного. Установлено, что нарушение периферической чувствительности связано с гибелью или прекращением функционирования по меньшей мере половины афферентных волокон. Эти изменения бывают выражены в различной степени в зависимости от того, как быстро наступает поражение чувствительных волокон. Если процесс хронический и происходит медленно, потерю поверхностной чувствительности при осмотре можно выявить с трудом, пока функционируют хотя бы несколько чувствительных волокон. Если изменение происходит быстро, чаще возникают положительные симптомы.Они быстрее распознаются больными, чем те, которые развиваются в результате медленно прогрессирующей деафферентации. Расстройства чувствительности на доклинической стадии, не выявляемые при осмотре, могут быть обнаружены исследованием проведения по чувствительным нервам или соматосенсорных индуцированных потенциалов (см. гл. 341 и 354).
Терминология. Для характеристики изменений чувствительности используют два вида медицинских терминов. Одни из них описывают симптоматику, вызвавшую у больного жалобы (как положительные, так и отрицательные симптомы), а другие—изменения, выявляемые при осмотре (только отрицательные симптомы). Терминами парестезия и дизестезия характеризуют положительные симптомы. Парестезией обозначают ненормальные ощущения, возникающие без явного раздражителя. Дизестезия является более общим термином, используемым для обозначения всех типов положительных симптомов, возникающих как при раздражении, так и без него. Изменения, выявляемые при осмотре, обозначают терминами гипестезия, или гипоестезия (снижение поверхностной чувствительности, выявляемое при проведении специальных проб, таких как давление легкое прикосновение, раздражение теплом или холодом), анестезия (полное выпадение поверхностной чувствительности в ответ на раздражение) и гипалгезия (снижение болевой чувствительности, или ноцицепции). Гиперестезией называют повышенное восприятие ощущений, возникающее в ответ на легкое прикосновение или поглаживание кожи. Аллодинией называют состояние при котором единичное неболевое раздражение воспринимается как болезненное и даже мучительное. Примером может служить появление ощущения боли при прикосновении камертона при оценке вибрационной чувствительности. Гипералгезия означает чрезмерную реакцию в ответ на болевое раздражение. Гиперпатия, термин, имеющий широкое значение, включает в себя такие симптомы как гиперестезия, аллодиния и гипералгезия.
Особого внимания заслуживают расстройства глубокой чувствительности возникающие вследствие поражения мышечных веретен, сухожилий и суставов В норме эти афферентные пути обеспечивают проприоцепцию (чувство положения) и чувство степени сокращения мышц. Денервация значительного количества подобных нервных окончаний вызывает нарушение равновесия, особенно при закрытых глазах или в темноте, неловкость при выполнении тонких движений и неустойчивость при ходьбе. Все вместе эти симптомы называют сенситивной атаксией (см. гл. 16). Кроме того, во время осмотра выявляют выпадение суставно-мышечной и вибрационной чувствительности. Отмечают положительный симптом Ромберга, характеризующийся неустойчивостью и пошатыванием больного при попытке стоять с плотно сдвинутыми ступнями и закрытыми глазами.
При выраженной деафферентации с поражением глубокой чувствительности больной не может стоять, идти, а иногда даже и сидеть без поддержки. Могут возникать длительные, иногда червеобразные гиперкинезы в верхних и нижних конечностях, особенно при закрытых глазах, получившие название псевдоатетоз. Подобные нарушения чувствительности приводят к тяжелой инвалидности.
Нормальная чувствительность. Поверхностная афферентная иннервация обеспечивается множеством различных рецепторов, представленных в виде открытых нервных окончаний (ноцицепторы и терморецепторы) и инкапсулированных окончаний (механорецепторы). Каждый из них реагирует на особые виды раздражения (см. табл. 18.1), имеет свои размеры и своеобразие рецепторной сферы деятельности, а также адаптационные качества. Большая часть информации об этих рецепторах была получена благодаря разработке методик, позволяющих исследовать единичное интактное нервное волокно интраневрально у человека в состоянии бодрствования. Появилась возможность не только регистрировать единичное нервное волокно, но и изолированно раздражать его; выделить и локализовать единичный импульс, возникший в ответ на естественное раздражение или электростимуляцию.
Таблица 18.1. Рецепторы поверхностной чувствительности у человека
| Вид рецептора | Расположение | Активирующие раздражители | Афферентные нервные волокна | Вызываемые ощущения | Основной путь |
| Тельце Мейсснера | п | Легкое давление, однократное или повторное | ТоМ | Постукивание,\ дрожание | |
| Диск Мер-келя | п | Длительное давление | ТоМ | Давление | |
| Тельце Па-чини | г | Легкое прикосновение, однократное или повторное | ТоМ | Вибрация | Лемниско-вый |
| Окончание Руффини | г | Длительное давление под углом | ТоМ | Ощущений нет, считается про-приоцептив-ным | |
| Свободное нервное окончание | п | Повреждающее | ТМ | Острая боль | Спинотала-мический |
| Свободное нервное окончание | п | Повреждающее | НМ | Тупая боль, зуд | |
| Свободное нервное окончание | п | Тепловое, 34— 50°С | НМ | Тепло | Спинотала-мический |
| Свободное нервное окончание | п | Тепловое, диапазон не известен | ТМ | Холод |
О б о з н а ч е н и я: ТоМ толстые мнслинизированные волокна, ТМ — тонкие миелнни-зированныс волокна. НМ — - немиелинизированные волокна, Г — глубокое, П — поверхностное.
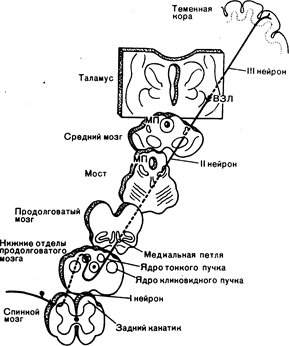
Рис. 18.1. Схема проводящего пути проприоцептивной чувствительности.
ЗВЛ — заднее вентролатеральнос ядро таламуса, МП — медиальная петля.
Достигнув задних корешков и войдя в задние рога спинного мозга, афферентные волокна разделяются в стволе периферического нерва на топографически связанные структуры. Из задних рогов спинного мозга выходят полисинаптические проекции мельчайших волокон (немиелинизированных и тонких миелинизированных), вместе обеспечивающих болевую и температурную чувствительность, которые перекрещиваются и идут вверх в составе контралатерального спиноталамического пути через спинной мозг, ствол головного мозга в заднее вентролатеральное ядро (ЗВЛ) зрительного бугра и в конечном счете проецируются в постцентральную извилину теменной области коры головного мозга (см. гл. 3). Толстые волокна, обеспечивающие тактильную чувствительность, чувство положения и мышечно-суставное чувство, проецируются к центральным отделам в составе гомолатералвного заднего столба спинного мозга и образуют первый синапс в ядрах клиновидного и нежного пучков в нижних отделах продолговатого мозга (рис. 18.1). Нейрон второго порядка перекрещивается и проходит в составе медиальной петли в срединных отделах продолговатого мозга, в покрышке моста и среднего мозга и образует синапс в ЗВЛ. Нейрон третьего порядка проецируется в теменную кору; эта система называется лемнисковой.
Хотя разновидности и функции волокон, составляющих спиноталамическую и лемнисковую системы, относительно хорошо известны, было обнаружено, что с обеих сторон в переднебоковом квадранте спинного мозга в виде диффузно расположенной группы восходят и многие другие волокна, связанные с тактильной чувствительностью, чувством давления и положения. Этот факт помогает объяснить, почему у больного с очевидным полным поражением задних столбов спинного мозга при обследовании могут выявлять лишь незначительные расстройства чувствительности.
Исследование чувствительности. При оценке функций соматосенсорной системы вначале исследуют непосредственные ощущения, к которым относят болевую, тактильную, вибрационную, температурную (как на холод, так и на тепло) чувствительность, а также суставно-мышечное чувство. Эти традиционные исследования служат для примерной оценки состояния основных афферентных путей и их функций (табл. 18.2). Исследование непосредственных ощущений и функций коркового отдела анализатора можно проводить в кабинете врача или у постели больного с использованием минимального количества инструментов.
Таблица 18.2. Исследование непосредственных ощущений
| Ощущение | Способ исследования | Активируемые нервные окончания | Размер волокон | Основной путь |
| Боль | Укол булавкой | Кожные ноцицеп-торы | Тонкие | СТ, а также Д |
| Температура, тепло | Колба с теплой водой | Тепловые терморецепторы кожи | Тонкие | СТ |
| Температура, холод | Колба с холодной водой | Холодовые терморецепторы кожи | Тонкие | СТ |
| Прикосновение | Комок ваты, тонкая кисточка | Механорецепторы кожи, а также свободные нервные окончания | Толстые и тонкие | Л, а также Д и СТ |
| Вибрация | Камертон 128 Гц | Механорецепторы, особенно тельца Пачини | Толстые | Л, а также Д |
| Суставно-мышечное чувство | Пассивное движение в суставах | Капсула суставов и сухожильные окончания, мышечные веретена | Толстые | Л, а также Д |
|
|
|
|
|
Дата добавления: 2014-11-20; Просмотров: 468; Нарушение авторских прав?; Мы поможем в написании вашей работы!