
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Фиброкистозная болезнь
Этот термин рекомендован Международной гистологической классификацией опухолей молочной железы (ВОЗ, 1978, 1984) и в настоящее время употребляется наиболее часто. В российской, скандинавской и английской специальной литературе нередко продолжают использовать термин «фиброаденоматоз».
Другие термины - кистозная мастопатия, маммарная дисплазия и прочие представляют лишь исторический интерес.
Термин фиброкистозная болезнь, хотя и является наиболее часто употребляемым, также не лишен недостатков, связанных, главным образом, с двумя обстоятельствами. Во-первых, излишне подчеркивается роль фиброзного компонента при этом процессе, а во-вторых, слово болезнь поддерживает в мышлении значительной части врачей и пациенток связь с предраковым состоянием и повышенным риском возникновения карциномы молочной железы, что, как правило, не соответствует действительности. Чтобы избежать возможных серьезных проблем, связанных, в основном, со вторым обстоятельством, Коллегия американских патологов рекомендовала использовать такие термины, как фиброкистозные изменения или фиброкистозное состояние с уточнением составляющих компонентов.
С клинических позиций, которые патолог обязан учитывать при дифференциальной диагностике, фиброкистозная болезнь - это синдром, характеризующийся появлением одиночного или нескольких очагов уплотнения, нередко сопровождающийся болезненностью в области молочной железы. Иногда имеются патологические выделения из соска. Как правило, выражены циклические изменения величины и консистенции уплотнений, связанные с менструальным циклом. Боль в молочной железе также усиливается в пред- и менструальный периоды.
Точных данных о заболеваемости фиброкистозной болезнью нет из-за значительного субъективизма в оценке этого состояния клиницистами и патологами, однако имеются сведения, что при клиническом обследовании фиброкистозная болезнь выявляется у 20-60% женщин старше 30 лет.
Долгие годы этиопатогенез фиброкистозной болезни казался достаточно ясным и господствовало мнение о дисгормональной природе этого процесса. Однако многочисленные биохимические исследования секреции и экскреции гормонов яичников и всех известных гормонов, ответственных за функцию молочной железы (гормоны гипофиза и надпочечников), не выявили каких-либо отклонений у больных фиброкистозной болезнью по сравнению со здоровыми женщинами соответствующего возраста. Все это дает основания считать, что этиопатогенез фиброкистозной болезни остается невыясненным.
Наиболее часто уплотнения локализуются в верхне-наружном квадранте молочной железы. Процесс может быть односторонним или двусторонним.
Фиброкистозная болезнь обычно выявляется у женщин в возрасте 25-45 лет и, как правило, все признаки заболевания исчезают после наступления менопаузы. Редко очаги уплотнения в молочной железе появляются в пубертатном и постменопаузальном периодах. В ряде случаев очаги уплотнения могут носить стабильный характер, не меняются длительное время и не подвергаются колебаниям соответственно менструальному циклу.
В последних случаях возможны существенные трудности в клинической дифференциальной диагностике между фиброкистозной болезнью и карциномой молочной железы. Трудности усугубляются тем обстоятельством, что в очаге уплотнения может маскироваться раковая опухоль, пальпаторное и маммографическое выявления которой при этом значительно усложняются. Для окончательного решения вопроса нередко приходится прибегать к оперативному удалению уплотнения и срочному гистологическому исследованию.
Морфологическое исследование должно начинаться с тщательного изучения макропрепарата, что нередко имеет важнейшее диагностическое значение. Иногда данные макроскопического изучения имеют определяющее значение при постановке диагноза, существенно дополняя результаты микроскопического анализа. При этом необходимо подчеркнуть, что при фиброкистозной болезни в операционно удаленном препарате молочной железы, как правило, не определяется какого-либо четко или нечетко очерченного опухолеподобного образования (узла). На разрезах ткань молочной железы имеет обычный «мраморный» вид, т.е. белесоватые эластической консистенции фиброзные тяжи, переплетающиеся между собой, без четких границ сливаются с жировой тканью. Соотношение между фиброзным и жировым компонентами может быть различным, но всегда соединительнотканные тяжи представляются достаточно хорошо выраженными.
В значительной части наблюдений на разрезах определяются кисты разной величины - от еле заметных невооруженным глазом до 2-3 см в диаметре. Количество кистозных формаций может варьировать от одиночной до множественных. Содержимое кист может быть разным: в одних случаях - это мутноватая серая жидкость, в других – студенистые густые массы или окрашенная кровью жидкость. Внутренняя поверхность кист обычно гладкая, белесоватого или серо-розового цвета, блестящая, иногда тусклая с сосочково-зернистой структурой. Невскрытые кисты выбухают над поверхностью разреза, часто имеют синюшный оттенок.
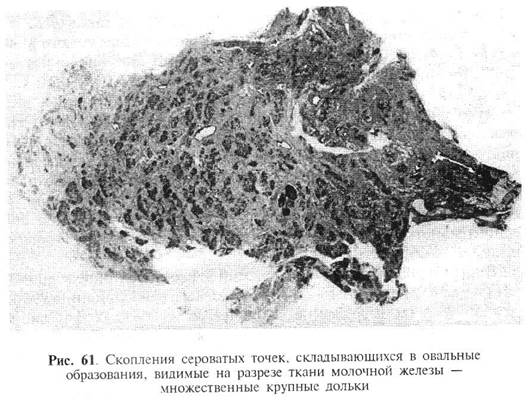
Иногда на разрезе среди плотноэластической фиброзной ткани обнаруживаются мелкие (0,5-1,0 мм) овальные или округлые серовато-розовые точки. Они обычно располагаются скоплениями округлой или овальной формы, включающими от 5 до 20 точек. Обычно эти формации выявляются у молодых женщин и представляют собой увеличенные дольки молочной железы (рис. 61).
В части случаев среди фиброзно-жировой ткани молочной железы, резецированной по поводу фиброкистозной болезни, определяются мелкие одиночные, редко множественные узлы фиброаденомы.
Микроскопический субстрат, представляющий клинический синдром фиброкистозной болезни, составляют все структурные элементы молочной железы - дольки, протоки, нередко кистозно растянутые, фиброзная и жировая ткани. Эти гистологические структуры могут сочетаться в разных количественных соотношениях: иногда преобладают дольки и/или протоки, иногда - кистозные формации, но всегда в значительном количестве представлена фиброзная ткань. Основные микроскопические изменения, которые обычно обнаруживаются в резецированных очагах уплотнения молочной железы, отражены в наиболее распространенных названиях процесса (фиброаденоматоз, фиброкистозная болезнь) и представлены следующими структурами.
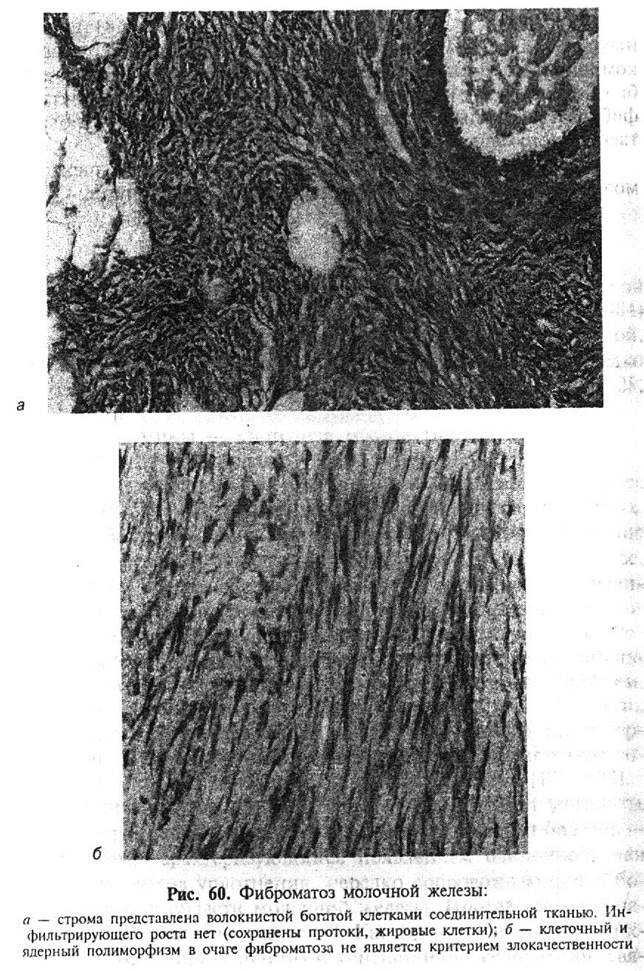
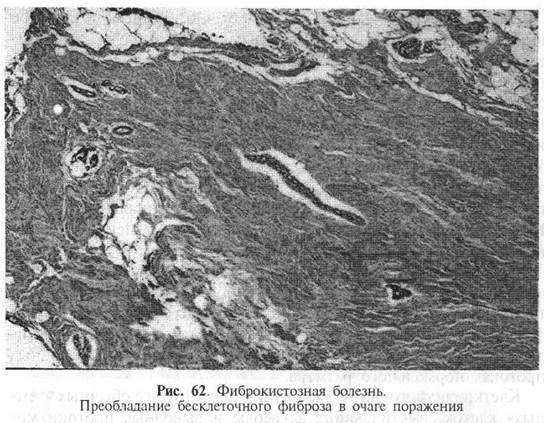
1. Фиброз стромы является неотъемлемым структурным компонентом фиброкистозной болезни. Это выявляется уже при макроскопическом исследовании резецированного сектора молочной железы и выражается в уменьшении жировых прослоек и увеличении объема плотноэластических беловатых фиброзных тяжей. При микроскопическом исследовании в очаге фиброкистозной болезни определяется увеличение объема коллагеновых волокон, слияние их между собой, уменьшение клеточности. В участках повышенного фиброза нередко уменьшается количество железистых структур, а иногда они почти полностью редуцируются (рис. 62). Некоторые авторы для обозначения изменений в молочной железе, где главным признаком является локализованный фиброз, предлагают термины фиброзная болезнь или фиброзная мастопатия.
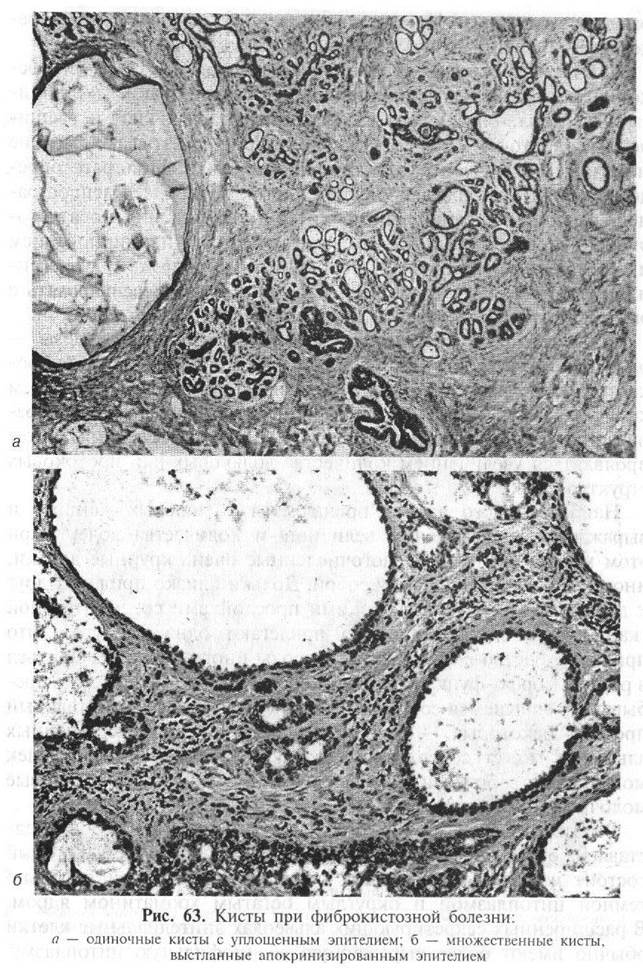
2. Кисты, количество и величина которых могут быть разнообразны. Иногда они одиночные, в других наблюдениях их очень многой они заполняют почти всю ткань резецированной молочной железы. Часто мелкие кисты располагаются группами. Нередко фиброзная перегородка между рядом расположенными кистами разрывается и они соединяются между собой. Большинство кист имеет правильную округлую форму, отдельные кисты могут иметь складчатые контуры.
В просвете кист часто обнаруживается эозинофильный мелкозернистый или гомогенный секрет. Некоторые кисты заполнены крупными макрофагами с хорошо выраженной мелкозернистой или «пенистой» цитоплазмой и небольшим мономорфным ядром.
Эпителий, выстилающий кисты, обычно кубический со слабо выраженной цитоплазмой и округлым ядром. В части кист эпителий может иметь низкую цилиндрическую форму и веретенообразное ядро. Эпителиальная выстилка кист нередко активно секретирует; апокринизирующиеся частицы апикальной части цитоплазмы интенсивно окрашиваются коллоидальным железом или реактивом Шиффа. Во многих кистах, особенно крупных, эпителий может быть уплощенным (рис. 63). В значительной части кист эпителиальная выстилка располагается в два слоя, при этом нижний слой составляют миоэпителиальные клетки. Некоторые кисты не имеют выстилки и представлены утолщенной фиброзной капсулой.
3. Светлый (апокриновый, бледный) эпителий выстилает меньшее количество железистых структур, но тем не менее при тщательных поисках его можно обнаружить в каждом случае фиброкистозной болезни. Чаще всего светлый эпителий выстилает кистозные формации, но может быть выявлен в выводных протоках нормального размера.
Клетки светлого эпителия значительно крупнее обычных «темных» клеток, выстилающих альвеолы и выводные протоки молочной железы. Они имеют кубическую или низкую цилиндрическую форму, обильную светлую эозинофильную цитоплазму с типичной закругленной апикальной частью. Нередко в цитоплазме определяется мелкая зернистость или супрануклеарные вакуоли, а иногда бывает виден желтовато-коричневый пигмент, содержащий железо. Бледный эпителий, как и темный, секретирует путем апокринизации; при помощи ШИК-реакции на апикальной части цитоплазмы определяются гликолипидные гранулы. Несмотря на то что темный и светлый эпителии обладают одним и тем же типом секреции - апокриновым, возникновение светлого эпителия называют апокпиновой метаплазией. Существуют переходные или слабо развитые фазы этого процесса, они обозначаются как частичная или неполная апокриновая метаплазия. В просветах железистых структур, выстланных бледным эпителием, часто определяется продукт секреции, иногда с очагами кальцификации.
Клеточные ядра светлого эпителия среднего размера, нередко располагаются базально, имеют округлую форму и хорошо выраженное ядрышко. Иногда в клетках бледного эпителия определяется умеренный ядерный полиморфизм (рис. 64).
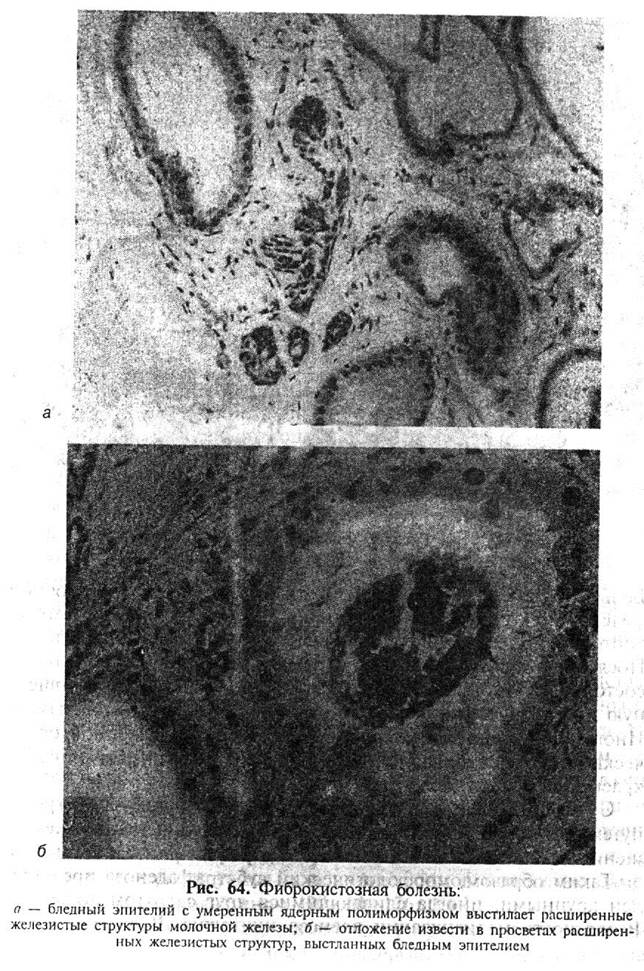
4. Очаговая лимфоцитарная инфильтрация - частый микроскопический признак фиброкистозной болезни. Такие лимфоцитарные скопления обычно локализуются вблизи кист и расширенных протоков, но иногда циркулярно охватывают мелкие молочные ходы. Нередко в лимфоцитарном инфильтрате определяется примесь плазматических клеток. Наиболее распространено мнение, что такие лимфоцитарные скопления носят вторичный характер и связаны с разрывом кист и проникновением их содержимого в строму. Фиброкистозную болезнь с выраженным хроническим воспалением необходимо дифференцировать с эктазией крупных протоков с перидуктальным маститом.
5. Гиперплазия железистых элементов молочной железы - одно из наиболее важных морфологических проявлений фиброкистозной болезни. Такая гиперплазия выражается увеличением количества железистых структур и некоторыми авторами обозначается термином аденоз. Последний может проявляться увеличением количества дольковых или протоковых структур.
Наиболее часто аденоз проявляется у молодых женщин и выражается в увеличении величины и количества долек. При этом можно наблюдать многочисленные очень крупные дольки, иногда сливающиеся между собой. Дольки близко прилежат друг к другу, будучи разделены узкими прослойками соединительной ткани. Альвеолы долек тесно прилегают одна к другой, что придает сходство с аденомой. Альвеолы иногда могут находиться в разном морфо-функциональном состоянии: одни альвеолы пребывают в спавшемся состоянии, другие - имеют незначительный просвет, некоторые - расширены. В отдельных расширенных альвеолах может содержаться продукт секреции. Внутри долек можно видеть более или менее расширенные внутридольковые молочные ходы (рис. 65).

Выстилка альвеол и внутридольковых молочных ходов представлена обычным, так называемым, темным эпителием, который состоит из кубических клеток со слабо выраженной довольно темной цитоплазмой и округлым богатым хроматином ядром. В расширенных секретируюших альвеолах эпителиальные клетки обычно имеют более выраженную эозинофильную цитоплазму.
Большинство альвеол, как и в ткани нормальной молочной железы, имеют двуслойную выстилку: к просвету обращен темный эпителий, под ним располагается слой миоэпителиальных клеток. Последние могут находиться в разных морфо-функциональных состояниях. Иногда миоэпителиальные клетки имеют уплощенную или кубическую форму со слабо выраженной цитоплазмой. Иногда они становятся округлыми с хорошо выраженной оптически пустой цитоплазмой, которая не воспринимает никакие красители, в том числе на жир и гликоген.
С течением времени очаги аденоза подвергаются регрессу путем развития внутридольковой соединительной ткани, превращения ее в коллагеновые волокна и атрофии эпителия альвеол.
Таким образом, морфологический субстрат аденоза представлен крупными, иногда сливающимися друг с другом дольками. Вероятность малигнизации аденоза ничтожна. В литературе не отражено ни одного достоверного наблюдения перехода очага аденоза в карциному.
У части женщин репродуктивного возраста, страдающих фиброкистозной болезнью, в очагах аденоза развиваются структуры фиброзирующего аденоза (синонимы: склерозипутоший аденоз, миоидный склероз, лобулярный склероз). Морфогенез склерозирующего аденоза представляется следующим образом. В результате пролиферации миопителиальных клеток количество последних значительно увеличивается. При этом разрушается базальная мембрана альвеол и миоэпителиальные клетки мигрируют во внутридольковую соединительную ткань.
Миоэпителиальные клетки становятся веретенообразными, складываются в пучки и приобретают сходство с гладкомышечными элементами. Среди скоплений веретенообразных миоидных клеток в большем или меньшем количестве сохраняются альвеолы дольки, представленные железистыми трубочками, образованными кубическим эпителием. Это, так называемая, цветущая или флоридная фаза развития фиброзирующего аденоза. Следует подчеркнуть, что основная масса пролиферирующих миоэпителиальных клеток не мигрирует за пределы долек и эти пролифераты всегда сохраняют форму долек молочной железы.
В пролиферирующих миоэпителиальных клетках иногда можно наблюдать клеточный полиморфизм и значительное количество фигур митозов. Необходимо отметить, что эти микроскопические критерии не являются признаками малигнизации и не свидетельствуют о повышенном риске возникновения рака молочной железы.
Следующая фаза развития фиброзирующего аденоза представлена внутридольковым склерозом. Между веретенообразными миоэпителиальными клетками появляются коллагеновые волокна (рис. 66). Происхождение коллагеновых волокон при этом остается неясным. Существует гипотеза о возможности метаплазии миоэпителия в фибробласты, которые продуцируют коллаген. Коллагеновые волокна расслаивают и разъединяют миоэпителиальные клетки, проникая между ними. Миоэпителиальные клетки постепенно атрофируются и в конце концов полностью замещаются грубым коллагеном.
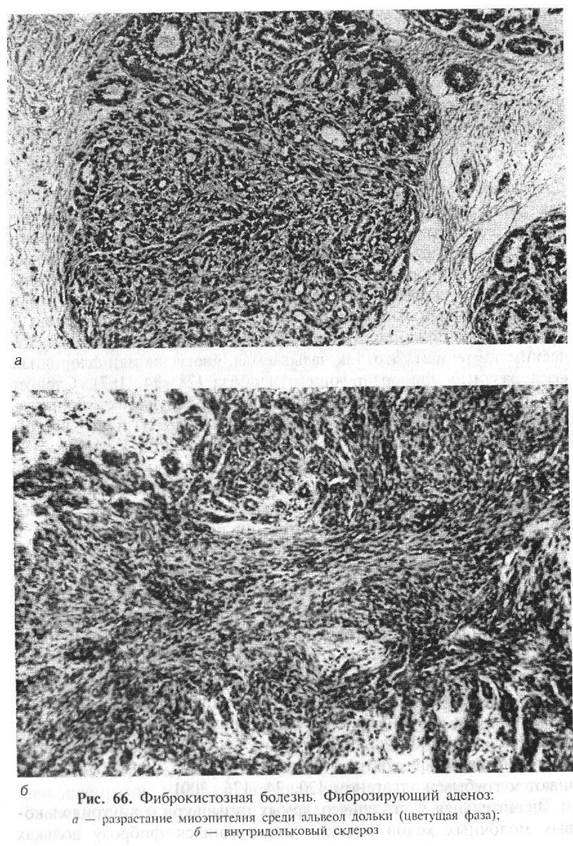
Значительная часть альвеолярных пузырьков и внутридольковых молочных ходов в таких подвергшихся фиброзу дольках сохраняется. Однако под влиянием фиброза железистые трубочки и эпителиальные клетки, их формирующие, подвергаются изменениям. Форма желез становится неправильной, значительная часть железистых трубочек сдавливается и превращается в цепочки клеток. Эпителиальные клетки в результате дистрофических изменений становятся разной величины и неодинаково воспринимают красители, т.е. приобретают клеточный полиморфизм.
Описанная выше стадийность развития склерозирующего аденоза происходит не одновременно, а независимо друг от друга в разных дольках молочной железы. Поэтому при микроскопическом исследовании очагов фиброкистозной болезни со структурами фиброзирующего аденоза в разных полях зрения можно видеть дольки в стадии пролиферации миоэпителия и в стадии склероза.
Выявляемые в стадии склероза неправильной формы железистые структуры и цепочки клеток могут симулировать микроскопическую картину скиррозной аденокарциномы. Необходимо помнить, что эти структуры характерны для фиброзирующего аденоза, они абсолютно доброкачественны, являются псевдоскиррозными и не свидетельствуют ни о малигнизации процесса, ни о риске возникновения карциномы молочной железы.
Известны случаи, когда недостаточно информированные клинические патологи, основываясь на выявлении псевдоскиррозных структур при фиброкистозной болезни с очагами фиброзирующего аденоза, ошибочно ставят диагноз - карцинома молочной железы. В результате молодые женщины подвергаются неоправданно радикальному комплексному и комбинированному лелению, которое неизбежно приводит их к физической, социальной и моральной инвалидизации. Такая ошибка тем более не оправдана, что имеются достаточно четкие морфологические критерии, позволяющие дифференцировать эти два процесса.
При морфологической дифференциальной диагностике фиброзирующего аденоза и скиррозного рака необходимо учитывать как макро-, так и микроскопические критерии. К числу таких критериев относятся следующие:
- Макроскопическое исследование фиброзируюшего аденоза, который представляет собой один из элементов фиброкистозной болезни, не выявляет опухолевого узла.
При скиррозном раке всегда имеется четко очерченный опухолевый узел, отличающийся по цвету и консистенции oт окружающей ткани молочной железы.
- Внутридольковые псевдоскиррозные структуры располагаются группами, которые имеют округлую или овальную форму, соответствующую контурам долек молочной железы. Между очаговыми скоплениями скиррозных структур выявляется фиброзно-жировая ткань, протоки, иногда кисты.
Истинные скиррозные структуры при карциноме молочной железы располагаются диффузно по всему раковому узлу среди грубой гиалинизированной соединительной ткани.
- При фиброзируюшем аденозе наряду с псевдоскиррозными очагами всегда можно видеть дольки в разных фазах развития процесса - от нормальной дольки до флоридной и склеротической стадии.
При раке в опухолевом узле, как правило, никаких предсуществуюших морфо-функциональных единиц молочной железы не определяется, так как они бывают разрушены инфильтрирующим ростом раковых клеток.
- При фиброзирующем аденозе не бывает очагов некроза и кровоизлияний. Последние могут быть при карциноме молочной железы.
Необходимо подчеркнуть, что структуры фиброзирующего аденоза являются составной частью фиброкистозной болезни и не меняют ее клинической картины и прогностического значения. Случаев перехода фиброзируюшего аденоза в карциному молочной железы неизвестно.
Редкой формой железистой гиперплазии (аденоза) при фиброкистозной болезни является мелкожелезистый аденоз. Основным морфологическим субстратом этого проявления фиброкистозной болезни служат железистые трубочки, расположенные в фиброзной, а нередко и в жировой ткани. Железистые трубочки всегда мелкие, мономорфные, округлой правильной формы с открытым просветом. Железы выстланы одним слоем мономорфного эпителия кубической формы. Слой миоэпителиальных клеток, как правило, отсутствует. Цитоплазма выражена умеренно, нередко содержит зернистость или очень мелкие вакуоли. Ядра клеток крупнее и светлее, чем в обычном темном эпителии молочной железы (рис. 67).
В части просветов железистых структур содержится эозинофильный секрет.
Строма при мелкожелезистом аденозе грубоволокнистая, нередко гиалинизированная, содержит очень мало клеточных элементов (фибробластов, фиброцитов). Нередко в строме видны включения жировых клеток.
Структуры мелкожелезистого аденоза всегда сочетаются с какими-либо другими проявлениями фиброкистозной болезни.
Некоторые особенности строения мелкожелезистого аденоза (мелкие железистые трубочки из одного слоя эпителиальных клеток с укрупненными светлыми ядрами, нередко расположенные в жировой клетчатке) могут вызвать диагностические сложности и его бывает трудно дифференцировать от тубулярной карциномы молочной железы. При дифференциальной диагностике необходимо учитывать следующие клинико-морфологические критерии, представленные в табл. 2.
Таблица 2
Микроскопические критерии для дифференциальной диагностики
мелкожелезистого аденоза и тубулярного рака молочной железы
| Мелкожелезистый аденоз | Тубулярный рак |
| - Репродуктивный возраст - Опухолевого узла не определяется - Правильная округлая форма желез - Эозинофильное содержимое в просветах желез - Гладкий апикальный край эпителиальных клеток - Строма бедная клеточными элементами, гиалинизированная, нередко содержит жировые клетки - Наличие очагов пролиферативной фиброкистозной болезни | - Средний возраст 50 лет - Плотный четко очерченный опухолевый узел - Неправильная угловатая форма желез - Базофильное содержимое в просветах желез - Апокриновый тип секреции (реснички на апикальном крае эпителиальных клеток) - Строма волокнистая, богаче клеточными элементами, не содержит жировых клеток - Наличие структур внутрипротоковой карциномы в 2/3 наблюдений |
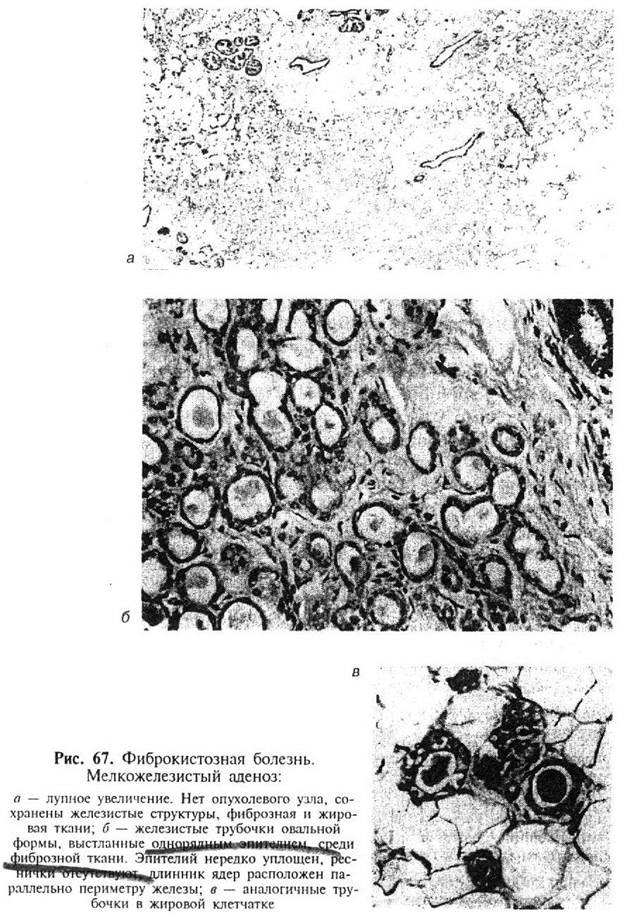
Структуры мелкожелезистого аденоза, являясь одним из компонентов фиброкистозной болезни, не меняют ее клинического и прогностического значения и не повышают риск возникновения рака молочной железы.
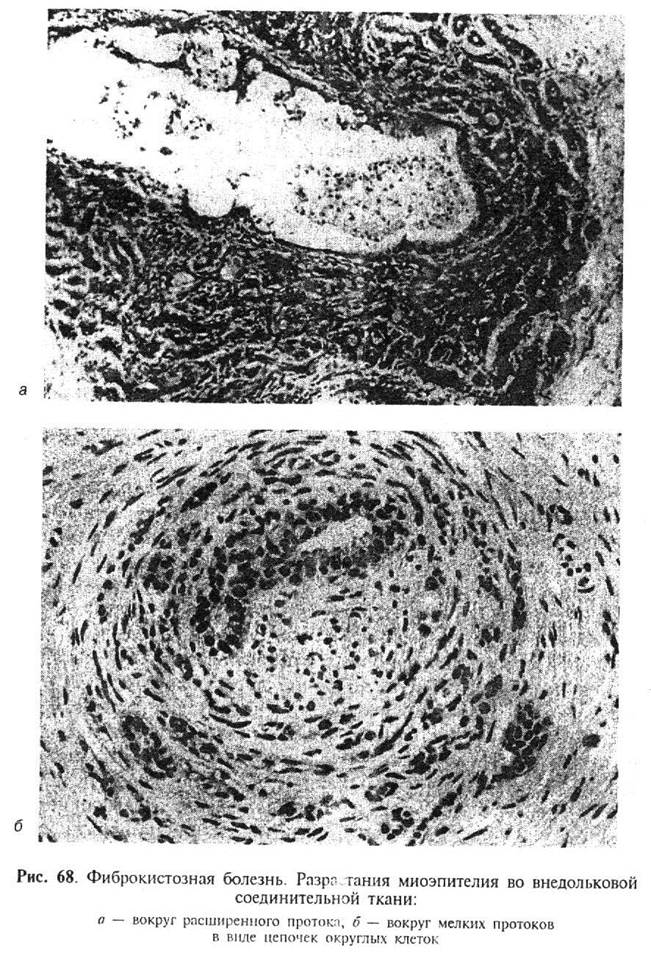
Отдельного упоминания заслуживает вопрос о пролиферации миоэпителиальных клеток, которая может сочетаться при фиброкистозной болезни как с фиброзирующим, так и с мелкожелезистым аденозом. Выше упоминалось, что пролиферируюшие миоэпителиальные клетки, как правило, не выходят за пределы долек молочной железы. Однако в отдельных редких наблюдениях клетки миоэпителия могут мигрировать за границы долек, проникая достаточно далеко в междольковую соединительную ткань. Они проникают между коллагеновыми волокнами и могут распространяться периневрально и периваскулярно. Иногда пролиферация миоэпителиальных клеток выявляется вокруг кистозно расширенных протоков вне долек (рис. 68).
В отдельных достаточно редких наблюдениях клетки миоэпителия в междольковой соединительной ткани приобретают округлую форму и становятся очень крупными (в 4-5 раз больше лимфоцита). Цитоплазма этих клеток бывает хорошо выражена, плохо воспринимает красители, светлая, а иногда представляется оптически пустой. Ядро обычно гиперхромное и имеет округлую или овальную форму. В отдельных клетках определяется два ядра. Иногда наблюдается клеточный и ядерный полиморфизм, который не является критерием малигнизации процесса.
Характерно расположение миоэпителиальных клеток в междольковой строме при фиброкистозной болезни. Они выстраиваются цепочками, цугом, по одной друг за другом. При этом необходимо подчеркнуть, что клетки миоэпителия располагаются на значительном расстоянии друг от друга и цепочка представляется растянутой. Эти структуры могут симулировать картину, напоминающую скиррозную карциному. Необходимо помнить, что они абсолютно доброкачественны, являются псевдоскиррозными и не свидетельствуют о малигнизации или повышенном риске возникновения рака молочной железы.
6. Пролиферация эпителия в просветах железистых полостей является одним из наиболее важных и сложных для диагностики структурных компонентов фиброкистозной болезни. В русской научной медицинской литературе этот процесс часто обозначают термином - интраканаликулярная пролиферация эпителия. В зарубежной литературе для характеристики этого явления используются термины - эпителиальная гиперплазия, эпителиоз, папилломатоз, которые в русских изданиях не применяются.
Необходимо подчеркнуть, что интраэпителиальные пролифераты эпителия при фиброкистозной болезни выявляются редко и в большинстве наблюдений не определяются. Частота обнаружения таких пролифератов, по данным ряда авторов, не превышает 6-8%, а степень выраженности их минимальна и не намного выше при фиброкистозной болезни, по сравнению с таковой в нормальной молочной железе.
Интраканаликулярная пролиферация эпителия может наблюдаться в протоках, кистах и/или дольках. Она чаще выявляется в протоках и кистах, значительно реже в альвеолах долек молочной железы.
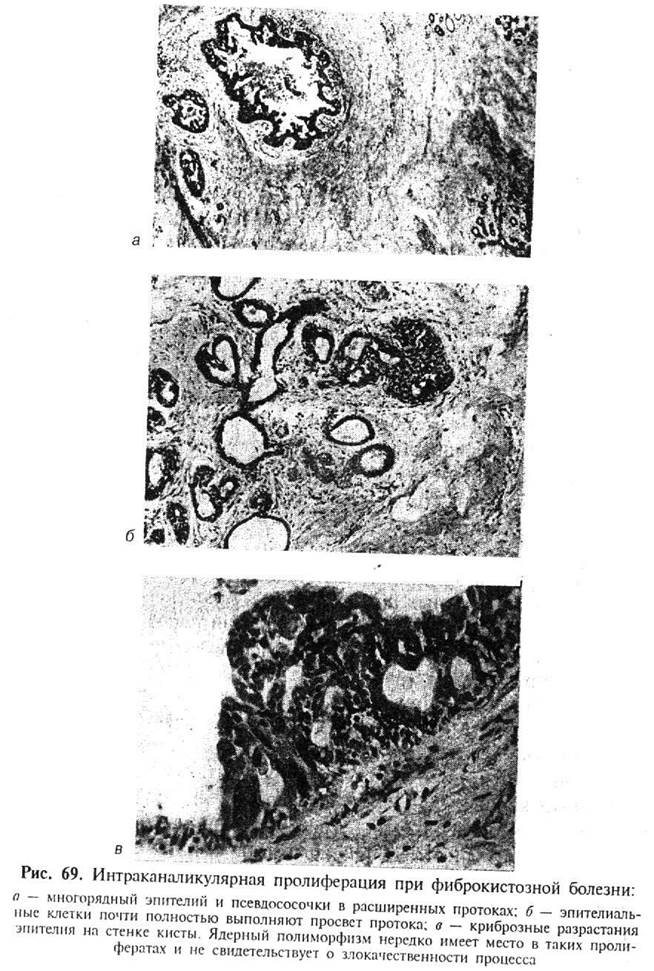
Гистологическая форма интраканаликулярной пролиферации в протоках и кистах может быть различной. Иногда пролиферация проявляется многорядным эпителием - внутренняя поверхность протока или кисты выстланы 3-4 рядами эпителиальных клеток. В некоторых случаях это проявляется псевдососочковыми разрастаниями (папилловидные выросты эпителия без соединительнотканной ножки) или истинными сосочками (папиллярные выросты эпителия на соединительнотканной ножке). В части случаев просветы отдельных протоков могут быть почти полностью выполнены солидными разрастаниями эпителиальных клеток. Последние при этом сохраняют типичное строение, фигуры митозов не определяются (рис. 69).
Гистологическая форма интраканаликулярных пролифератов не меняет клинического течения и прогностического значения фиброкистозной болезни. В то же время при диагностике фиброкистозной болезни необходимо определять степень выраженности интраканаликулярной пролиферации эпителия. Это обусловлено тем, что существует мнение о прямой зависимости между уровнем выраженности пролиферации эпителия и вероятностью возникновения карциномы молочной железы. На этом основании Коллегия американских патологов рекомендовала подразделять женщин с фиброкистозной болезнью на три категории:
1. Фиброкистозная болезнь непролиферативная или с легкой интраканаликулярной пролиферацией эпителия. Риск развития в последующем инфильтрирующей карциномы не повышен и равен таковому в популяции.
2. Фиброкистозная болезнь с умеренно выраженной интраканаликулярной пролиферацией эпителия. Риск развития в последующем инфильтрирующего рака молочной железы повышен в 1,5-2 раза, по сравнению с аналогичным показателем в популяции.
3. Фиброкистозная болезнь c атипической интраканаликулярной пролиферацией. Риск возникновения в последующем инфильтрирующего рака повышен в 5 раз, по сравнению с таковым в популяции.
Наиболее часто выявляется непролиферативная форма фиброкистозной болезни. Она характеризуется полным отсутствием разрастаний эпителия в просветах железистых полостей. При фиброкистозной болезни с легкой (слабой, незначительной) интраканаликулярной пролиферацией разрастания эпителия обнаруживаются в единичных железистых полостях, далеко не в каждом поле зрения, а иногда даже не в каждом микропрепарате.
Для фиброкистозной болезни с умеренно выраженной интраканаликулярной пролиферацией характерно наличие очагов разрастания эпителия в значительно большем числе расширенных долек, протоков или кист. Пролифераты видны почти в каждом поле зрения малого увеличения.
Морфологические различия между фиброкистозными болезнями с легкой и умеренной интраканаликулярными пролиферациями эпителия являются количественными и определяются численностью очагов разрастания эпителия в просветах железистых полостей. И хотя оценка этих различий достаточно субъективна и зависит от личного опыта клинического патолога, дифференциально-диагностических трудностей обычно не возникает, а ошибка в ту или другую сторону не влияет на выбор метода лечения.
Совершенно иначе обстоит дело с вариантом фиброкистозной болезни с, так называемой, атипической пролиферацией. Основная проблема заключается в том, что эту разновидностъ фиброкистозной болезни часто бывает трудно дифференцировать с протоковым неинфилътрирующим раком. Это диктует необходимость подробнее остановиться на фиброкистозной болезни с атипической интраканаликулярной пролиферацией.
Атипическая пролиферация выявляется примерно у 3% женщин, страдающих фиброкистозной болезнью. Локализуется она в расширенных протоках и очень редко в дольках молочной железы. Точного описания атипической пролиферации в протоках и кистах не приводится ни в одном из существующих руководств по микроскопической диагностике. В Международной гистологической классификации опухолей молочной железы (1984) она характеризуется следующим образом: «Структура и характер клеточных элементов значительно варьируют. При резко выраженной атипии применяется термин атипическая протоковая гиперплазия. В большинстве случаев отличить протоковую гиперплазию указанного характера от внутрипротокового рака невозможно».
J. Rosai характеризует атипическую пролиферацию в протоках как пролиферативный процесс, при котором имеются некоторые, но не все признаки протокового неинфильтрирующего рака.
Тем не менее анализ данных литературы и многолетний практический опыт сотрудников онкологического отделения Санкт-Петербургского городского патологоанатомического бюро дает основания утверждать, что имеется комплекс микроскопических критериев, которые могут позволить с достаточной достоверностью провести дифференциальную диагностику между пролиферативной фиброкистозной болезнью и протоковым неинфильтрирующим раком молочной железы (табл. 3).
Это особенно важно, потому что все большее распространение получает мнение о том, что пролиферативные процессы в молочной железе и карциномы этого органа не имеют между собой прямой связи и рак возникает в морфологически неизмененных тканях. Одновременно необходимо подчеркнуть, что точка зрения, согласно которой эпителиальные пролифераты непосредственно переходят в рак, носит декларативный характер и не имеет достоверного экспериментального и клинического подтверждения.
Необходимо подчеркнуть, что ни один из перечисленных выше морфологических признаков не является абсолютным критерием для установления точного диагноза. Только тщательный анализ всех микроскопических показателей, желательно коллегиальный, с последующим обсуждением и учетом клинических данных позволит принять правильное решение и помочь клиницистам выбрать адекватный метод лечения.
Таблица 3
Морфологические критерии дифференциальной диагностики
фиброкистозной болезни с атипической интраканаликулярной пролиферацией эпителия
и протоковым неинфильтрирующим раком молочной железы
| Фиброкистозная болезнь с атипической пролиферацией | Протоковая неинфильтрирующая карцинома |
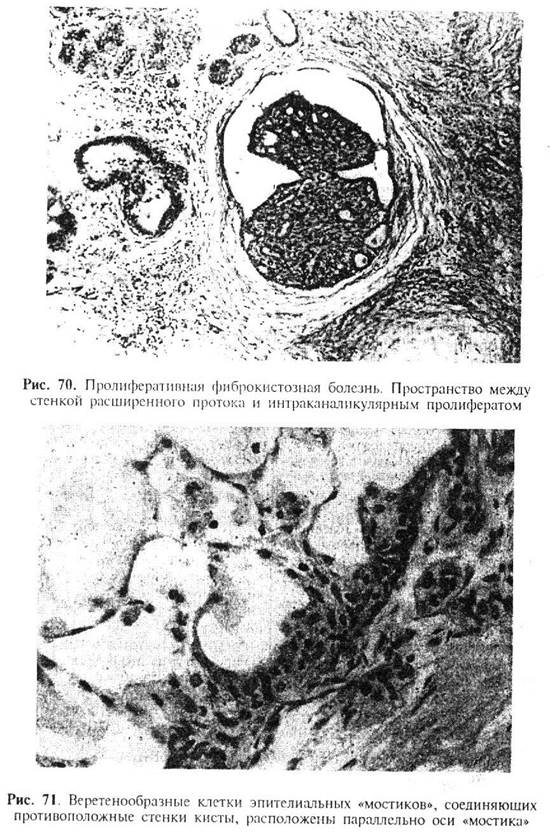
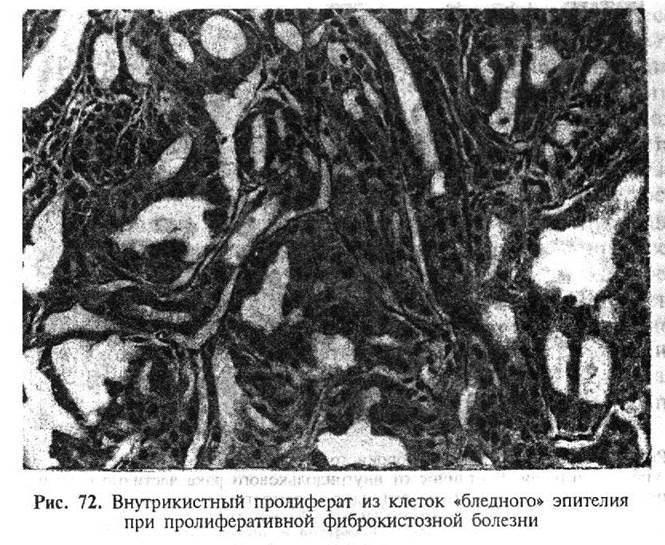
| - Границы эпителиальных клеток неотчетливые. Интраканаликулярный комплекс напоминает синцитиальный пласт - Цитоплазма ацидофильная, иногда мелкозернистая - Ядра, преимущественно, овальной формы, нормохромные, часто наслаиваются друг на друга. Ядрышки мелкие, единичные, часто плохо выражены - Наличие полостей между стенкой расширенного протока и интраканаликулярным пролифератом (рис. 70) - Клетки эпителиальных «мостиков», соединяющих противоположные стенки железистой полости, имеют веретенообразные ядра, расположенные параллельно продольной оси «мостика» (рис. 71) - Наличие клеток светлого (бледного) эпителия в интраканаликулярных пролифератах (рис. 72) - Наличие миоэпителиальных клеток - Наличие макрофагов в железистых полостях, иногда в смеси с пролиферирующими эпителиальными клетками - Отсутствие очагов некроза в интраканаликулярных пролифератах - Патологические митозы не выявляются | - Границы клеток очерчены более отчетливо - Цитоплазма бледная гомогенная - Ядра чаше округлые, хотя могут быть и овальные; не наслаиваются друг на друга. Ядрышки крупные, отчетливо выражены - Интраканаликулярный пролиферат, как правило, связан со стенкой протока - Эпителиальные клетки «мостиков» располагаются перпендикулярно или под углом, но не параллельно продольной оси «мостика» - Отсутствие клеток светлого эпителия в интраканаликулярных пролифератах - Как правило, миоэпителиальные клетки не определяются - Отсутствие макрофагов в железистых полостях - Наличие очагов некроза в интраканаликулярных пролифератах - Патологические митозы определяются |
Диагностическое решение приходится принимать конкретно в каждом отдельном случае на основании количественного преобладания каких-либо микроскопических признаков или отчетливо выраженного преобладания одного признака, неоднократно повторяющегося в разных полях зрения. А иногда некоторыми микроскопическими проявлениями при определенных ситуациях приходится пренебрегать. Например, выявление крупных хорошо очерченных ядрышек свидетельствует в пользу внутрипротоковой карциномы. Однако обнаружение таких ядрышек только в бледном эпителии полностью утрачивает какое-либо диагностическое значение, так как такие ядрышки типичны для бледного эпителия. Слой миоэпителиальных клеток может быть сохранен в значительной мере при неинфильтрирующем протоковом раке. Очаговые некрозы - характерный признак внутрипротокового рака. В то же время они изредка могут быть выявлены при доброкачественных процессах в молочной железе, в том числе и при фиброкистозной болезни. Причиной их возникновения, как правило, служат травмы или нарушение кровообращения. Локализуются они, преимущественно, в жировой клетчатке и соединительной ткани и сопровождаются макрофагальной и, иногда, гигантоклеточной реакцией. Нельзя также забывать о том, что фиброкистозная болезнь и внутрипротоковая карцинома могут существовать одновременно.
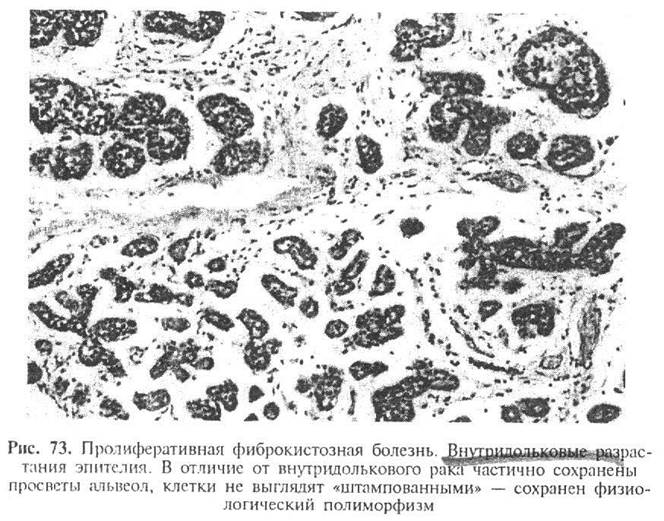
Все изложенное выше в полной мере относится к, так называемой, атипической дольковой гиперплазии, которая представляет собой разрастания эпителиальных клеток в просветах альвеол долек молочной железы. Этот процесс необходимо отличать от долькового неинфильтрирующего рака, табл. 4 (рис. 73).
Резюмируя изложение вопроса об «атипической пролиферации», необходимо отметить, что, вероятнее всего, это сборное понятие, куда оказываются включенными и пролиферативные варианты фиброкистозной болезни и неинфильтрирующие формы карциномы молочной железы. Однако интересы клиники, связанные с выбором адекватного метода лечения, вызывают необходимость четкой идентификации этих процессов. Для этого необходимо соблюдение некоторых тактических условий. К их числу относится выполнение, так называемых, отсроченных морфологических исследований. Это означает, что если у патолога при исследовании срочной биопсии возникли хотя бы малейшие сомнения в правильности диагноза, он должен сообщить о своих проблемах в операционную.
Таблица 4
Морфологические критерии дифференциальной диагностики
фиброкистозной болезни с внутриальвеолярной пролиферацией
и дольковым неинфильтрирующим раком молочной железы
| Фиброкистозная болезнь | Дольковый неинфильтрирующий paк |
| - Альвеолы чаше овальной, реже неправильной формы, не соединяются друг с другом - Значительная часть альвеол, несмотря на выраженную пролиферацию эпителия, имеет просвет - Границы клеток эпителия нечеткие, их цитоплазма как бы сливается друг с другом - Цитоплазма эпителиальных клеток эозинофильна, достаточно хорошо выражена - Отчетливо сохраняется физиологический клеточный полиморфизм; клетки и их ядра имеют слегка разнообразную форму (округлую, овальную, угловатую) | - Альвеолы крупнее, округлой или овальной правильной формы, нередко сливаются между собой - Просвета в альвеолах нет, они выполнены эпителиальными клетками - Четкие границы эпителиальных клеток - Нередко выявляются клетки эпителия с оптически «пустой» цитоплазмой - Полная потеря физиологического клеточного полиморфизма; клетки совершенно одинаковые, мономорфные |
При этом очень важно, чтобы и хирург-онколог и патолог понимали, что метод микроскопического исследования биопсийного материала не только обладает большими возможностями, но и имеет свои ограничения. Они связаны, в частности, с условиями приготовления замороженного микроскопического препарата в достаточно короткий период времени. В случае сомнения патолога больная должна быть снята с операционного стола, морфолог изготавливает качественные микропрепараты и через несколько дней после изучения последних (желательно коллегиально) устанавливается окончательный диагноз. В случае если выявлен доброкачественный процесс, проведенная биопсия становится диагностическим и одновременно лечебным мероприятием, а при определении злокачественной опухоли больной будет выбрано адекватное лечение. Такой подход позволяет избежать, или хотя бы свести к минимуму, возможность установления как ложно-положительных, так и ложно-отрицательных диагнозов, которые приводят к непоправимым последствиям.
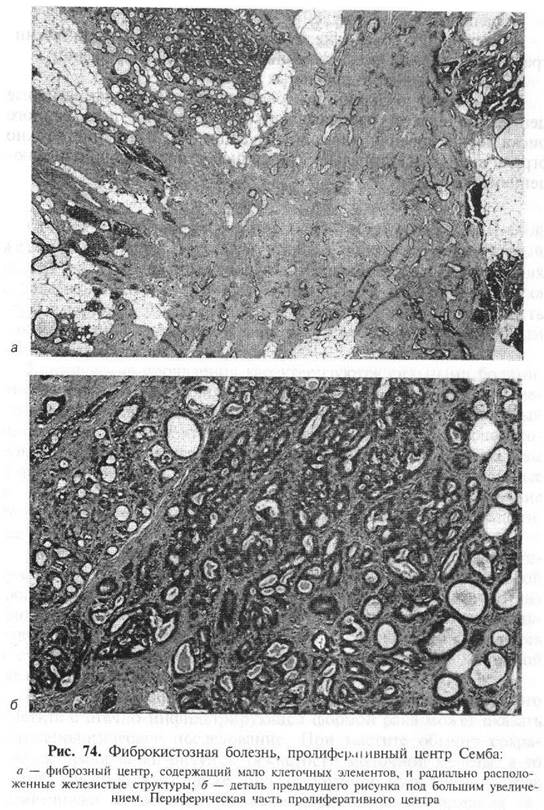
К числу редко встречающихся морфологических проявлений фиброкистозной болезни следует отнести, так называемые, пролиферативные центры Семба. Для обозначения этих изменений нередко используются различные термины: склерозирующие изменения протоков, радиарный рубец, доброкачественная склерозирующая протоковая пролиферация, неинкапсулированное склерозирующее поражение, индуративная мастопатия, инфильтрирующий эпителиоз, склерозирующий аденоз с псевдоинфильтранией и др.
При маммографическом и макроскопическом исследованиях в фиброкистозном очаге определяется плотное неправильной формы образование, которое может быть очень похоже на инфильтрирующий рак. Образование чаще одиночное, иногда они множественные; их величина колеблется от 0,1 до 2,0 см.
Микроскопическое исследование показывает, что центральная часть этого образования представлена грубой волокнистой, нередко гиалинизированной соединительной тканью. Клеточных элементов (фибробластов, фиброцитов) в фиброзном центре очень мaлo. От фиброзного центра радиально во все стороны распространяются разнообразные эпителиальные структуры - железистые трубочки округлой или овальной, нередко неправильной формы, некоторые из них кистозно расширены и содержат интраканаликулярные пролифераты (папиллярные, солидные). Обычно степень пролиферативных изменений эпителиальных структур нарастает от центра к периферии. Ближе к фиброзному ядру железистые трубочки мелкие со свободным просветом. Далее по направлению к периферии они увеличиваются в объеме, становятся шире, в просветах появляются эпителиальные разрастания. В значительной части железистых структур определяются миоэпителиальные клетки (рис. 74).
Иногда в большем или меньшем количестве обнаруживаются кальцификаты.
При микроскопическом анализе пролиферативных центров Семба могут возникнуть дифференциально-диагностические трудности. Это обусловлено тем, что пролиферативные центры могут имитировать инфильтрирующий протоковый рак. Против карциномы свидетельствуют следующие микроскопические критерии:
- наличие центрально расположенного фиброзного ядра;
- радиальное расположение железистых структур;
- увеличение объема железистых трубочек и нарастание интраканаликулярной пролиферации от центра к периферии;
- наличие миоэпителиальных клеток.
По мнению большинства специалистов, пролиферативные центры не следует рассматривать как критерий повышенного риска возникновения инвазивной карциномы и лечение должно ограничиваться секторальной резекцией с последующим наблюдением.
|
|
Дата добавления: 2015-05-09; Просмотров: 4280; Нарушение авторских прав?; Мы поможем в написании вашей работы!