
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
II. Техника электрокардиографии
|
|
|
|
Этап B
Этап B называется искусственная вентиляция лёгких. Её цель - экстренная оксигенация. На I стадии ее можно достичь только с помощью экспираторной ИВЛ. Так она называется потому, что легкие пациента вентилируются воздухом, выдыхаемым реаниматором. Если в атмосфере кислорода содержится почти 21%, то в выдыхаемом воздухе его 14-16%, но в начале СЛМР этого количества может вполне хватить для оксигенации крови пациента, тем более что гемоглобин обладает способностью хорошо насыщаться кислородом даже при небольших его концентрациях.
Чтобы осуществить экспираторную ИВЛ, необходимо легкие реаниматора соединить с легкими пациента. Этого можно добиться двумя способами, названия которых говорят сами за себя: «изо рта в рот» (рис. 1.4) или «изо рта в нос» (рис. 1.5).
 Рис. 1.4. ИВЛ рот ко рту.
Рис. 1.4. ИВЛ рот ко рту.
| При этом нос или рот пациента (соответственно) нужно закрывать. При проведении ИВЛ методом «изо рта в рот» реаниматор делает вдох, после чего, плотно охватив губы пострадавшего своими губами, производят выдох. По окончании выдоха реаниматор отстраняется от пострадавшего, давая возможность воздуху пассивно выйти из лёгких пациента. При выборе частоты дыхания при ИВЛ исходят из нормальных показателей, которые для взрослых составляют 14-16 дыхательных движений в минуту, у детей – чем меньше возраст, тем чаще, а у новорожденных – 29-30 дыханий в минуту. Вторым важным моментом при проведении ИВЛ является дыхательный объём. При оказании реанимационной помощи закономерным является желание вдохнуть как можно больше воздуха. Однако необходимо помнить, что чрезмерный минутный объём дыхания может вызвать у реаниматора гипокапнию, вследствие которой развивается спазм мозговых сосудов, ишемия головного мозга и потеря сознания. В результате – реаниматор оказывается не в состоянии продолжать реанимационные мероприятия, а шансы на спасение больного катастрофически снижаются. |
 Рис.1.5. ИВЛ рот к носу. Рис.1.5. ИВЛ рот к носу.
|
Поэтому при проведении ИВЛ безаппаратными методами у взрослых реаниматор использует 1-1,5 дыхательных объёма. При искусственной вентиляции лёгких у детей младшего школьного возраста используют половину обычного дыхательного объёма взрослого. Для этого первую половину дыхательного объёма выдыхают в атмосферу, а в больного вдувают вторую половину. Для ИВЛ новорожденных и грудных детей используют объём воздуха, который взрослый может задержать за щеками.
Контроль правильности проведения ИВЛ производится по экскурсии грудной клетки и наличию эластического сопротивления вдоху. При оценке экскурсии грудной клетки обращают внимание как на подъём грудины на вдохе, так и на опускание её на выдохе. Отсутствие опускания на выдохе может наблюдаться при попадании воздуха в желудок, что сопровождается, как правило, характерным звуком, напоминающим приглушенное бульканье. В этом случае раздувающийся желудок приподнимает край рёберной дуги, что может создать ложное впечатление экскурсии грудной клетки.
Опасность этого осложнения заключается не только в том, что воздух не поступает в лёгкие, но и в том, что повышенное давление в желудке способствует регургитации желудочного содержимого в ротовую полость, откуда оно может попасть в лёгкие. Следствием этого в постреанимационном периоде является кислотно-аспирационный пневмонит.
Предупредить попадание воздуха в желудок и регургитацию можно с помощью приёма Селика. Для этого, надавливая на щитовидный хрящ, прижимают его к позвоночнику. Это приводит к сдавливанию пищевода, чем предотвращается затекание желудочного содержимого в ротоглотку.
Этап C называется поддержание кровообращения, то есть на этом этапе проводится искусственное кровообращение. Его можно обеспечить с помощью закрытого (непрямого) или открытого (прямого) массажа сердца.
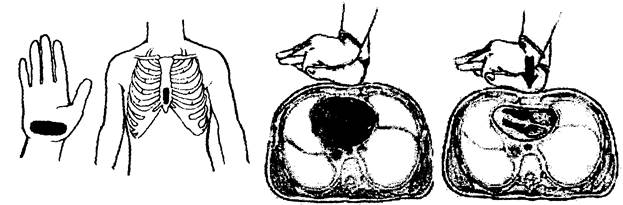
Подробнее остановимся на технике и механизмах закрытого массажа сердца. Прежде всего, необходимо отыскать точку, к которой мы будем прикладывать свои усилия. Эта точка находится на границе между средней и нижней третью грудины (рис. 1.6).
|
| Рис. 1.6. Точка соприкосновения ладони и грудины. |
Выше расположенная точка уменьшит эффективность массажа, а ниже расположенная, кроме того, увеличивает риск повреждения печени мечевидным отростком. На названную точку накладывают основание одной ладони, на него — основание другой. Пальцы реаниматора не должны касаться ребер пациента, руки реаниматора не должны быть согнуты в локтевых суставах. Таково исходное положение. Отсутствие контакта пальцев реаниматора с ребрами пациента снижает риск их перелома, а прямые руки реаниматора увеличивают эффективность массажа (давление весом корпуса реаниматора) и снижает энергозатраты реаниматора (согнутые в локтях руки приводят к напряжению мышц-разгибателей). Глубина нажатий на грудину должна составлять 4-5 см, частота нажатий — 80 мин‑1. Эффективность массажа оценивается по наличию пульсовой волны на сонной или бедренной артерии. Перелом ребер и/или грудины не является противопоказанием для продолжения массажа.
Закрытый массаж сердца запускает работу двух механизмов. Первый механизм — механизм сердечного насоса. Он имеет место и при открытом массаже. Каждая компрессия грудной клетки выталкивает определенный объем крови из полостей сердца, чем и обеспечивается искусственное кровообращение. Второй механизм — механизм грудного насоса. При открытом массаже этот механизм отсутствует. При каждой компрессии грудной клетки происходит сдавление между грудиной и позвоночником не только сердца, но и всех органов, находящихся в грудной клетке, и, прежде всего, легких, которые содержит немалый объем крови. Этот объем крови тоже приходит в движение и заметно увеличивает ударный объем. Благодаря этому механизму эффективность закрытого массажа сердца значительно увеличивается, и есть данные, что она даже выше эффективности открытого массажа.
И внешнее дыхание и кровообращение суть звенья системы транспорта кислорода и должны работать одновременно, иначе ткани кислорода не получат. Так происходит в живом организме, поэтому этапы B и C должны выполняться тоже одновременно.
Способ сочетания этапов B и C зависит от количества одновременно работающих реаниматоров: 1 или 2. Если их больше, то остальные сменяют первых в случае их утомления. Если реаниматор один, то, выполнив этап A, он делает 2 глубоких искусственных вдоха, а затем совершает 15 компрессий грудной клетки, после чего цикл повторяется. Таким образом, схема следующая:
1 реаниматор Þ 2 вдоха/15 компрессий (1р:2/15)
Если же реаниматоров двое, то на каждый искусственный вдох приходится 5 компрессий, то есть схема следующая:
2 реаниматора Þ 1 вдох/5 компрессий (2р:1/5)
Кроме того, при наличии двух реаниматоров они друг друга контролируют: проводящий ИВЛ следит за пульсом на магистральной артерии, а проводящий ИК — за экскурсией грудной клетки. Нередко эффективно выполняемой СЛМР сопутствуют ряд признаков: сужаются зрачки, если они были расширены, «улучшается» цвет кожи, могут появляться единичные подвздохи и т.п. СЛМР будет считаться успешной в случае восстановления самостоятельного кровообращения. В случае восстановления самостоятельного кровообращения без восстановления самостоятельного дыхание – продолжаем проводить ИВЛ без массажа сердца.
Каждый врач должен знать правила обслуживания электрокардиографа, в совершенстве владеть техникой снятия электрокардиограммы и быть знакомым с нормальными и патологическими ее вариантами.
ЭКГ – метод регистрации электрических явлений, возникающих в сердечной мышце при ее возбуждении. В течение сердечного цикла на поверхности тела выявляются постоянно изменяющиеся по величине электрические потенциалы. Специальные электроды (токосъемные устройства) регистрируют разность потенциалов между парами точек на теле.
При снятии ЭКГ следует строго соблюдать правила техники безопасности, электрокардиограф и кровать должны быть заземлены. Больной не должен касаться металла кровати.
 Рис. 2.1. Точки наложения электродов
Рис. 2.1. Точки наложения электродов
| А. Кожу обоих предплечий и голеней протирают спиртом, на нее накладывают электропроводящий. Электроды плотно фиксируют (резиновые бинты). В аппарате имеется шнур отведений, а на концах – цветные разъемы со штырями. К электродам присоединяются штыри штепселей: к правой руке – красный, к левой руке – желтый, к левой ноге – зеленый, к правой ноге – коричневый или черный. Перед записью в положении переключателя отведений на отметке «0» на бумаге регистрируют контрольный импульс амплитудой 1мВ, устанавливая стандартную |
чувствительность (1 мВ = 10 мм). Меняя положение ручки переключателя, записывают отведения: стандартные I, II, III, усиленные однополюсные aVR (от правой руки), aVL (от левой руки), aVF (от левой ноги).
Для записи грудных однополюсных отведений (V1, V2, V3, V4, V5, V6) переключатель устанавливают в положение «V», а грудной электрод (белый) соединяется с грушей-присоской и устанавливается последовательно на грудной клетке в следующих 6-ти позициях (рис 2.1):
V1 – у правого края грудины в IV межреберье;
V2 – у левого края грудины в IV межреберье;
V3 – на средней линии, соединяющей точки 2-й и 4-й позиции;
V4 – на среднеключичной линии в V межреберье;
V5 – по левой подмышечной линии на уровне 4-й позиции;
V6 – по левой средней подмышечной линии на том же уровне.

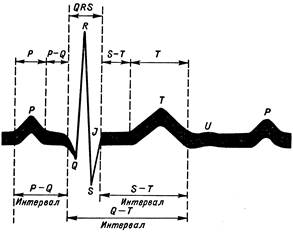
| Б. Нормальная ЭКГ представляет собой кривую, состоящую из 6-ти зубцов (P, Q, R, S, T, U – непостоянный), см. рис. 2.2. Анализ ЭКГ целесообразно проводить в определенной последовательности (рис. 2.3). |
| Рис. 2.2. Нормальная ЭКГ |
Измеряется длительность интервалов PQ, QRS, R-R в секундах во II стандартном отведении. Длительность PQ учитывается и в других отведениях, если там она наибольшая или наименьшая.
| Изучается форма, а также величина зубцов P, Q, R, S, T в миллиметрах в отведениях от конечностей и в грудных отведениях. Оценивается частота и характер ритма: синусовый (монотопный) или гетеротопный (узловой, желудочковый ритм, мерцательная аритмия, пароксизмальная тахикардия и пр.). |
| Рис. 2.3. Интервалы ЭКГ |
Могут быть выделены основные электрокардиографические синдромы, которые необходимо сопоставлять с клинической картиной заболевания, что позволяет составить суждение о функциональных и анатомических изменениях в миокарде.
|
|
|
|
|
Дата добавления: 2015-06-29; Просмотров: 930; Нарушение авторских прав?; Мы поможем в написании вашей работы!