
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Перенесений гепатит В 15 страница
|
|
|
|
3. У РКД при порівнянні ефективності комбінованої терапії декількома базисними протизапальними препаратами (включаючи глюкокортикостероїди) з монотерапією спостерігалась найбільш ефективна дія стандартних базисних препаратів у розвитку ремісії захворювання, проте одужання не наступило.
4. Важливі результати були отримані в РКД TICORA, в якому при ретельному підборі оптимальної дози терапії базовими протизапальними препаратами у хворих на РА спостерігалось зниження запального процесу під впливом метотрексату та комбінації його з сульфасалазином.
5. У РКД FIN — RACo порівнювали ефективність комбінованої терапії (із застосуванням сульфасалазину, метотрексату, гідрооксихлорохіну, глюкокор-тикостероїдів) та монотерапії сульфасалазином за швидкістю досягнення ремісії. За 24 міс. ремісію ревматоїдного артриту спостерігали в 51% пацієнтів, які отримували комбіноване лікування, і лише в 16%> — на фоні монотерапії сульфасалазином.
6. У РКД BeSt встановлено, що у хворих на РА через 2 роки найбільш ефективний вплив на функціональну активність і на сповільнення суглобової деструкції (в 75-82%) мала подвійна комбінація метотрексату з інфлюксима-бом. Більше ніж у половині випадків після відміни інфлуксимабу відзначали збереження ефекту на фоні подальшої монотерапії метотрексатом.
7. При проведенні РКД CAMERA-1 у групі інтенсивної терапії хворих метотрексатом у дозі ЗО мг/добу досягли клінічного ефекту за 18 тиж. У групі традиційного застосування такої дози препарату ефекта досягли за 52 тиж. Отже, інтенсифікація монотерапії метотрексатом частіше призводить до розвитку ремісії захворювання, ніж традиційне застосування цього препарату, і асоціюється також із більшою клінічною ефективністю протягом 2-х років.
|
|
|
8. Ще в 1948 р. фармакологічний препарат кортизон вперше ввели жінці, яка страждала на РА. Було отримано суттєве покращення перебігу захворювання у цієї пацієнтки. Багато проведених РКД з доказової медицини довели ефективність глюкокортикостероїдної терапії при РА та сповільнення розвитку деструктивних змін у суглобах. У1950p. Ph. Hench ma Е. Kendall було присуджено Нобелівську премію за відкриття кортизону та створення на цій основі протизапальних препаратів, які стали проривом у лікуванні ревматологічних пацієнтів і перш за все хворих на РА.
9. Згідно з рекомендаціями доказової медицини, при високій активності РА (наявність симптомів захворювання більше 3 міс. від початку лікування НПЗП) або прогресуючої деструкції суглобів необхідно призначати глюкокортико-стероїди шляхом поступового збільшення їх дози до оптимально підтримуючої дози препарату. Поряд з цим хворим на РА необхідно обов'язково призначати лікування остеопорозу, який є системним проявом цього захворювання.
Встановлено тісний взаємозв'язок імунозапального процесу при РА з розвитком атеросклеротичного процесу в судинах, що пояснюється спільністю їх патогенетичних механізмів. Тому одним із завдань є запобігання виникненню судинних катастроф шляхом раннього призначення гіполіпідемічних препаратів. Тому застосування впродовж 4 міс. у хворих на РА з атеросклеротичним ураженням судин комплексної терапії з використанням на фоні стандартного лікування аторвастатину і його комбінації з со-З поліненасиченими жирними кислотами супроводжувалось позитивною динамікою маркерів запального процесу, уповільненням прогресування атеросклеротичних змін, що виявлялось у вірогідному зменшенні товщини комплексу інтима-медіа, зниженні рівня загального холестерину, ЛПНЩ, тригліцеридів, підвищенні ХС ЛПВЩ [29].
|
|
|
Профілактика. Первинна профілактика РА передбачає створення нормальних умов для життя та праці, раціональне харчування, загартування організму. До вторинної профілактики РА належить застосування протягом багатьох місяців і років базисних препаратів (метотрексату, препаратів золота, Д-пеніциламіну, сульфасалазину, делагілу). Диспансерний нагляд за хворими та обстеження на активність запального процесу проводять кожні 2-3 міс. Схема профілактики остеопорозу при РА [18]:
1. Препарати кальцію— 1000-1500 мг/добу + вітамін Д— 400-800 МО/добу
один раз увечері під контролем кальцію в сироватці крові та сечі (обов'язкові
при допоміжному поєднанні з біфосфонатами і кальцитоніном).
2. Біфосфонати:
— етидронат по 400 мг/добу щодня перорально 2 тиж., З міс. перерва; курси — 3 рази на рік;
— клодронат по 400 мг щодня 1 міс, 2 міс. перерва; курси — 4 рази на рік;
— памідронат по 150 мг щодня протягом 1 року;
— алендронат (фосамакс) по 10 мг 1 раз на день за 30 хв до їжі чи 70 мг 1 раз на тиждень; для профілактики — по 5 мг/день чи 35 мг 1 раз на тиждень;
— ризедронат по 5 мг щодня чи 35 мг 1 раз на тиждень.
Терапія біфосфонатами проводиться протягом 3-5 років. Таблетки запивати тільки водою (не менше 100 мл). У найближчий час забороняється лягати, вживати молочні продукти, препарати кальцію та заліза.
3. Кальцитоніни (міакальцин) по 200 МО/день інтраназально чи 100 МО/мг в/м протягом 2 міс, потім 2 міс. перерва; курси — 3 рази на рік протягом 3-5 років.
4. Активні метаболіти вітаміну Д (Альфа Д3-Тева, кальцитріол) — 0,5-1 мкг/добу щодня не менше 12 міс.
Обмежене використання гормонзамісної терапії при РА та інших системних захворюваннях пов'язане з їх здатністю підвищувати ризик тромбозів та емболій. Ефективність інших засобів (фториди, анаболічні стероїди тощо) переконливо не доведена.
6.3. ОСТЕОПОРОЗ
За даними ВООЗ, остеопороз — одна із найбільш небезпечних патологій суглобів, зустрічається в 22,8 — 46,5% серед жінок і чоловіків.
За прогнозами серед осіб європеоїдної раси приблизно 50%> жінок і 20% чоловіків старіше 50 років будуть мати переломи кісток через їх крихкість. На півдні Європи переломи кісток зустрічаються в 7 разів рідше, ніж в Північній Європі та Латинській Америці.
|
|
|
Визначення. Остеопороз — системне захворювання скелета, яке характеризується зменшенням кісткової маси та порушенням мікроархітектоніки кісткової тканини, що призводить до підвищення їх крихкості та появи переломів [Міжнародна конференція з остеопорозу, Амстердам, 1996].
Етіологічні фактори ризику розвитку первинного (ідіома пічної о) та вторинного остеопорозу:
— генетичний фактор і сімейна схильність;
— біла раса та азіатське походження (японці, китайці, в'єтнамці та ін.);
— низькорослість та мала маса тіла;
— похилий та старечий вік;
— жіноча стать (менопауза, передчасна менопауза);
— малорухомий спосіб життя;
— тривалість грудного годування більше 6-8 міс;
— велика кількість вагітностей (3 та більше);
— тютюнопаління (нікотин сприяє кальціурії);
— недостатнє надходження кальцію з їжею, підвищене вживання з їжею білка, жирів та харчової клітковини);
— зловживання алкоголем;
— захворювання ендокринної системи (токсичний зоб, гіпотиреоз, цукровий діабет, гіперпаратиреоз), печінки (цироз), резекція шлунка, ревматоїдний артрит та інші захворювання суглобів;
— тривале застосування глюкокортикостероїдів, гепарину, діуретиків, ти-реоїдних гормонів, антацидів, протисудомних засобів;
— тривала іммобілізація кінцівок, тривалий ліжковий режим, тривале перебування у космосі.
Патогенез. Основні ланки розвитку остеопорозу:
— зниження продукції росткових факторів, активності остеобластів та їх реплікації, підвищення активності цитокінів, що стимулюють остеокласти (інтерлейкін-1 і 3 тощо);
— порушення нормальних взаємовідносин між основними складовими кісткової тканини (гіперактивність остеокластів і зниження активності остеобластів), що порушує процес ремоделювання та призводить до зниження кісткової маси;
— генетично обумовлена схильність до дисбалансу у системі гормональної регуляції метаболізму кальцію (дисфункція щитоподібних і статевих залоз, підвищення активності паращитовидних залоз, підвищення синтезу кальци-тріолу), що сприяє порушенню процесу ремоделювання кісткової тканини;
|
|
|
— естрогени чинять швидкий інгібуючий вплив на активність остеоклас-тів і продукцію лізосомальних ферментів. При дефіциті естрогенів у постмено-паузальному періоді порушується рівновага між остеобластами та остеоклас-тами з перевагою останніх, що викликає остеопороз. У постменопаузальному періоді зменшується всмоктування кальцію із кишечника, знижується рівень кальцитоніну, що теж сприяє виникненню остеопорозу.
Класифікація. Згідно з класифікацією остеопорозу, прийнятою на узгод-жувальній конференції країн Європи в 1993 р., виділяють: 1) первинний; 2) вторинний остеопороз. Первинний остеопороз не обумовлений жодним захворюванням, негативним впливом медикаментів, факторів довкілля тощо, причини його розвитку невідомі. До первинного остеопорозу відноситься:
• постменопаузальний (1-го типу);
• сенільний (2-го типу);
• ювенільний;
• ідіопатичний.
Вторинний остеопороз виникає при захворюваннях інших систем чи органів (травного тракту, опорно-рухового апарату, сечовидільної системи, у ендокринологічних, гематологічних хворих тощо), малігнізації, ранній оваріо-ектомії, гіпогонадизмі у чоловіків, геміплегії, тривалій іммобілізації, впливі остеотропних агентів (медикаментозних препаратів, токсичних речовин, радіонуклідів). Є цілий ряд інших подібних класифікацій остеопорозу.

Фактори ризику остеопорозу наведені в табл. 6.20.
| — сімейний анамнез остеопорозу та/чи переломи при мінімальній | |
| травмі у родичів (мати, батько, сестри); | В |
| — гіпогонадизм у чоловіків і жінок; | А |
| — системний прийом глюкокортикостероїдів більше 3-х місяців; | А |
| — попередні переломи; | В |
| — імобілізація | д |
| Основними модифікованими факторами ризику остеопорозу є: — індекс маси тіла < 20 кг/м2 та/чи маса тіла менше 57 кг; | |
| в | |
| — тютюнопаління; | в |
| — низька фізична активність; | Д |
| — схильність до падінь; | А |
| — недостатнє вживання кальцію; | А |
| — дефіцит вітаміну Д; | А |
| — зловживання алкоголем | В |
| Уникнення падінь зменшує число переломів. Основними фак- | |
| торами ризику падінь є порушення зору, вестибулярні розлади, | |
| використання деяких препаратів, що впливають на неврологічний | |
| статус, зниження слуху, низька фізична активність, низька м'язова | |
| сила, деменція, падіння в минулому. | |
| Поєднання в одного пацієнта декілька факторів ризику остео- | |
| порозу та переломів має кумулятивний ефект: при збільшенні їх | |
| кількості ризик зростає |
Клініка. Клінічна тріада остеопорозу характеризується:
1) болем у кістках та суглобах, що не знімається НПЗП;
2) переломами кісток;
3) порушеннями осанки (посилення кіфозу, сколіотичні викривлення хребта,
порушення ходи).
З прогресуванням остеопорозу зростає кількість скарг на швидку втомлюваність, постійний біль у суглобах, у хребті, ділянці тазу, стегон (особливо вночі). Збільшується м'язова слабкість при наростанні деформації тіл хребців. Формується осанка у хворих за типом «горба вдови» (dowagers hump). Посилюються сколіотичні викривлення хребта. Такі хворі ходять сповільнено, човгають ногами, ходять дрібними кроками, нахиливши тулуб уперед. Спостерігається пато-гномонічна для остеопорозу шкірна складка в нижній частині живота.
Характерні ознаки остеопорозу: 1) суб'єктивні симптоми переважають над об'єктивними; 2) виникають нетравматичні переломи кісток (променевої кістки у типовому місці, компресійний перелом хребта та перелом стегнової кістки); 3) деформації хребта, грудної клітки і осанки.
Критерії діагностики остеопорозу наведені в табл. 6.21.

Остеопороз хребців має наступні рентгенологічні прояви:
— прогресуюча прозорість центру тіл хребців;
— посилення вертикальної трабекулярної покресленості у зв'язку з втратою горизонтальних трабекул;
— зменшення висоти тіл хребців і поява двовигнутих (як у риби) хребців при компресійному переломі;
— зміна вигляду міжхребцевих дисків, які нагадують двовигнуті лінзи;
— можлива клиновидна деформація хребців (знижена висота передньої чи, рідше, задньої частини хребця).
Радіоізотопне дослідження кісток ґрунтується на використанні дифосфо-натів, мічених технецієм, які зв'язуються з кристалами гідроксіапатитів і дозволяють оцінювати щільність кісткової тканини.
Для диференційної діагностики інколи використовують трепанобіопсію — біопсію гребеня клубової кістки.
Фактори ризику та клінічні прояви остеопорозу відповідно до рівня доказів наведені в табл. 6.22.

Застосування патогенетичної терапії остеопорозу:
• сповільнення кісткової резорбції (біфосфонати, кальцитонін, селективні модулятори естрогенних рецепторів, естрогени);
• посилення кісткоутворення — паратиреоїдний гормон;
• вплив багатопланово на кісткову тканину — активні метаболіти вітаміну Д і стронцію (сповільнюють кісткову резорбцію та посилюють кісткоутворення).
Комплексна терапія та профілактика остеопорозу розглянуті в алгоритмі 6.5.
Алгоритм 6.5. Комплексне лікування та профілактика остеопорозу [6] Крок 1
Етіологічне лікування основного захворювання при вторинному остео-порозі чи відміна препаратів, що негативно впливають на метаболізм кісткової тканини
Крок 2
Базисна терапія в профілактиці остеопорозу:
— препарати кальцію, вітамін Д і його активні метаболіти повинні застосовуватись у всіх хворих групи ризику;
— кальцемін (кальцію цитрат + кальцію карбонат + вітамін Д3 + мідь + цинк + марганець + бор) по 1 табл. 2 рази на день
Крок З
Корекція структурно-функціонального стану кісткової тканини іншими антирезорбентами при остеопенії та остеопорозі (за даними ден-ситометричного дослідження):
— кальцитонін (синтетичний кальцитонін) по 50 МО п/ш чи в/м упродовж 3 тиж.;
— біфосфонати (синтетичний аналог пірофосфату), застосовують натрію алендронат по 10 мг 1 раз на тиждень упродовж 12 міс. і більше;
— стимулятор остеогенезу та метаболічних процесів іприфеавон (остео-хін) по 200 мг 3 рази на день;
— стимулятор естрогенових рецепторів — ралоксифен (новий напрямок лікування), який достовірно знижує ризик переломів хребців (переважно впливає на кісткову тканину і не чинить небажаної дії на молочні залози та ендометрій)
Крок 4
Замісна гормональна терапія при доведеному дефіциті естрогенів, що посилює утворення кісткової тканини упродовж 5-7років
Застосовують натуральні естрогени і їх аналоги в комбінації з прогес-
тагенами або (зрідка) з андрогенами. Рекомендуються до прийому наступ-
ні препарати: прогінова, циклопрогінова, клімен, клімонорм, дивігель, ди-
вітрен, фемостон, трисеквенс в індивідуальній дозі упродовж 5-7 років під
контролем гінеколога ________________________________________________________
Для лікування остеопорозу використовують різні групи препаратів (табл. 6.23.)
Таблиця 6.23
Фармакологічні препарати, які використовують для лікування остеопрозу
| Препарат | Показання | Доза | Зниження ризиків переломів | Протипоказання | ||
| Кальцито-нін | Лікування: • постменопаузаль-ний остеопороз; • глюкокортикоїдний остеопороз; •остеопороз у чоловіків; • больовий синдром при переломах хребців | Назальний спрей 200 МО або в/м 100 МО постійно або переривчато (2-3 міс. лікування, 2-3 міс. перерва) | Хребці — + | Гіперчутливість | ||
| Естрогени | Профілактика: постменопаузальний остеопороз | Залежно від виробника | Хребці — +++ Позахребці — ++ Шийка стегна— дані суперечливі | • Вагітність; • Тромбоемболії в анамнезі • Рак молочної залози • Маточні кровотечі • Інсульти, ІМ • Печінкова недостатністть | ||
| Алендроно-ва кислота | Лікування: • постменопаузальний остеопороз; •остеопороз у чоловіків • глюкокортикоїдний остеопороз | 10 мг/добу 70 мг/добу 5 мг/добу | Хребці — +++ Позахребці —■ ++ Шийка стегна — +++ | • Езофагіт, ахіла-зія стравоходу • Гіперчутливість • Гіпокальціємія • ХНН (кліренс креатиніну < 35 мл/хв) | ||
| Ібандроно-ва кислота | Лікування: постменопаузальний остеопороз | 150 мг/міс | Хребці — +++ Позахребці — +++ | • Гіпокальціємія • Гіперчутливість • ХНН (кліренс креатиніну < 30 мл/хв) | ||
| Ралокси-фен | Лікування та профілактика: постменопаузальний остеопороз | 60 мг/добу | Хребці — +++ Позахребці — немає даних | • Вагітність • Тромбоемболія в анамнезі • Гіперчутливість | ||
| Стронцію ранелат | Лікування: постменопаузальний остеопороз | 2 г/добу | Хребці — +++ Позахребці — + Шийка стегна—++ | • Гіперчутливість • Діти та підлітки • Вагітні • ХНН (кліренс креатиніну < 35 мл/хв) | ||
| Tepunapa-mud | Лікування: • тяжкий постменопаузальний остеопороз • тяжкий остеопороз у чоловіків | 20 мкг п/ш щоденно протягом 1-1,5 років | Хребці— +++ Позахребці — +++ | • Рентгенотерапія в анамнезі • Метастази в кістки • Гіперкальціємія • Вагітність, діти та підлітки • Гіперчутливість | ||
| Препарати кальцію та вітамін Д | Профілактика та лікування: • лікування остео-порозу; • лікування сеніль-ного остеопорозу | 1000-1500 мг елементарного кальцію 800 МО вітаміну Д | Хребці— + Позахребці — + Шийка стегна — + | • Гіперкальціємія • Гіперкальціурія • ХНН, пухлини • Імобілізація | ||
| Альфа-кальцидол | Лікування: • постменопаузальний остеопороз; • глюкокортикоїдний остеопороз | 0,5-1мкг/добу | Хребці — +++ Позахребці — ++ | • Гіперкальціємія • Гіперфосфатемія • Гіперкальціурія • Вагітні | ||
+++ — зниження ризику перелому більш ніж на 50%
++ — зниження ризику перелому на 40-50%
+ — зниження ризику перелому менш ніж на 40%
Результати РКД з доказової медицини при остеопорозі (Sambrook Pn., Copper С, 2006J
1. У РКД RECORD показано, що монотерапія препаратом кальцію та вітаміном Д (800 МО) суттєво не впливала на переломи кісток. Однак у результаті проведеного мета-аналізу зроблений висновок, що вітамін Д у осіб, у яких спостерігався його дефіцит, призводив до дозозалежного зниження ризику переломів стегна на 26% і переломів любої локалізації — на 23%>.
2. Проведене РКД WHI дозволило встановити, що монотерапія препаратами кальцію або в комбінації з вітаміном Д призводить до помірного ефекту у запобігання переломам кісток у осіб з дефіцитом вітаміну Д. Але при комбінації вітаміну Д з терапією естрогенами ефект у профілактиці переломів кісток був незначним. Поряд з цим комбінована тривала монотерапія естрогенами та про-гестагенами у жінок з постменопаузальним остеопорозом обумовлювала суттєве зменшення переломів кісток. Однак у таких жінок збільшувався ризик виникнення інсультів, кардіоваскулярних ускладнень при комбінованій гормональній терапії.
3. Результати клінічних досліджень показали, що тіофосфати продемонстрували зниження ризику переломів хребців на 40-50% та переломів кісток іншої локалізації — на 20-40%). Значно понижувався ризик переломів при застосуванні алендронової та ризедронової кислоти. Застосування ібандроно-вої кислоти у РКД значно знижувало частоту переломів хребців при щоденній та переривистій схемі лікування.
4. Біфосфонати продемонстрували пригнічення кісткоутворюючих поверх-нів на 40-80%) (невідомо, чи може таке сильне пригнічення процесів оновлення кісток негативно впливати на їх функцію).
5. Ралоксифен у дозі 60 мг/добу може значно знижувати частоту переломів кісток при остеопорозі.
Профілактика остеопорозу. Первинна профілактика — це режим харчування з підтриманням нормальної маси тіла протягом життя з обов'язковим споживанням кальцію до 1000 мг/добу з дитинства до середини життя; підвищена фізична активність; підтримка нормального балансу статевих гормонів; виключення тютюнопаління та зловживання алкоголем; активне використання лікарських форм вітаміну Д та перебування на свіжому повітрі; моніторинг денситометрії та замісне профілактичне лікування кальцитоніном тощо. З-поміж продуктів харчування найбільше кальцію міститься в твердому сирі, рибі в'яленій з кістками, молоці, сардині з кістками, насінні соняшника тощо (!).
| Профілактика та лікування остеопорозу за даними доказової медицини [12] |

Вторинна профілактика — запобігання переломам при виникненні остеопорозу (прийом ліків, уникнення падінь, носіння протекторів стегна за показаннями. Потрібно пам'ятати, що білок — основний будівельний матеріал для формування кісток (нормальне споживання з їжею білка складає 1-1,2 г/кг/добу).
| Індивідуально підібрані програми вправ з включенням силових вправ, тренувань рівноваги та ходьби зменшують ризик падінь у жінок похилого віку | А |
| Аеробіка та силові вправи підвищують МЩК хребта, а ходьба підвищує МЩК як хребта, так і стегна | А |
| Фізичні вправи та ходьба призводять до покращення якості життя у людей похилого віку | В |
| Жінкам з остеопорозом високоінтенсивні вправи з початкового стоячого положення та стрибки протипоказані | Д |
| Для жінок з ризиком падінь повинні розроблятись індивідуальні програми фізичних вправ, що включають ходьбу, тренування рівноваги та вправи на збільшення м'язової сили, з метою зниження ризику падінь та покращення якості життя | А |
| Поради про припинення тютюнопаління повинні даватись при кожному візиті пацієнта до лікаря | д |
| Для профілактики остеопорозу та остеопорозних переломів не слід вживати більше 85 мл 80% спирту (що приблизно еквівалентно 250 мл вина та 650 мл пива) | д |
| Людям похилого віку для профілактики падінь рекомендуються багатокомпонентні програми, які включають корекцію зору, відміну психотропних медикаментів, лікування супутніх захворювань, оцінку та зміну домашніх обставин, навчання стереотипів рухів | А |
| Особам літнього віку допоміжно рекомендується закріплювати килими, тримати вільними коридори та драбини, не використовувати слизькі килими, носити стійке взуття на низькому підборі | д |
6.4. ОСТЕОАРТРОЗ
Остеоартроз є супутником старіння людини. Старіння організму людини розпочинається з 40-50-річного віку. Процес старіння людини — процес фізіологічний, однак він супроводжується наростаючими з віком порушеннями структури та функції багатьох органів і систем організму. Відомо, що старість — не хвороба і не діагноз, однак вона сприяє розвитку багатьох захворювань.
Під кінець XX сторіччя у літературі з'явився термін «неминучі супутники старіння». Це визначення, запропоноване Національною академією наук США, охоплює: деменцію, остеоартроз, остеопороз, переломи стегна, ІХС, інсульт, цукровий діабет, рак. Відомо, що у людей похилого і старечого віку при дослідженні виявляють від 3 до 5 різних захворювань.
Остеоартроз — найбільш поширене захворювання суглобів, яке зустрічається у людей старше 40 років. Майже кожний другий хворий з патологією внутрішніх органів стикається з остеоартрозом у зрілому та похилому віці.
Тільки в США остеоартрозом хворіють більше 20 млн людей. В Англії, Швеції та Голандії остеартроз кульшових суглобів III та IV стадій зустрічається у 8,4% жінок та у 3,1%> чоловіків.
Визначення. Остеоартроз (остеоартрит) — хронічне захворювання суглобів дегенеративно-запального характеру, яке характеризується ураженням хрящів, ремоделюванням епіфізів кісток, розвитком остеофітів, а в пізніх стадіях — стійкою деформацією суглобів.
Етіологія. 1. Основною причиною виникнення і розвитку остеоартрозу є порушення взаємовідношень між механічними навантаженнями на суглобову поверхню хряща та можливістю компенсації цього навантаження.
2. Механічний чинник характеризується надмірними перевантаженнями на суглобову поверхню хряща. У шахтарів, балерин, вантажників виникають професійні артрози; у футболістів і бігунів — спортивні; при ожирінні характерними є метаболічні навантаження.
3. Спостерігається зниження резистентності хряща до звичайного фізіологічного навантаження внаслідок травми, артриту, метаболічних, мікроцирку-ляторних судинних змін, коли відбувається порушення фізико-хімічних властивостей хряща. Нормальні та дегенеративні зміни суглобового хряща наведені на рис. 6.4; 6.5.
Причина виникнення первинного остеоартрозу невідома; причиною виникнення вторинного остеоартрозу є відомий патологічний фактор. Коксарт-роз виникає внаслідок анатомічних дефектів і хронічних травм, асептичного некрозу голівки стегнової кістки. Гонартроз частіше виникає в результаті анатомічних аномалій, вроджених порушень статики, пошкоджень зв'язок, патологічних зміщень надколінника.
Патогенез. При остеоартрозі розвивається кісткова і хрящова недостатність внаслідок впливу наступних чинників:
1) постійного підвищення механічного тиску на хрящ, що призводить до розриву колагенової мережі з утворенням глибоких розколин і дифузії про-теогліканів крізь пошкоджену тканину;
2) порушення синтезу протеогліканів хондроцитами (хондроцитарна теорія);
3) підвищення активності лізосомальних ферментів, інтерлейкінів-1-6, фактору некрозу пухлин;
4) імунологічних порушень (підвищення функції Т-хелперів і поява аутоан-титіл до компонентів хряща), активація ПОЛ і зниження АОСЗ;
5) локальної капіляротрофічної недостатності в результаті мікроциркуля-торних порушень;
6) гормонального фактору (надлишок естрогенів на тлі недостатності прогестерону та андрогенів);
Макроскопічно остеоартричний процес призводить до дегенерації кісткової тканини, яка оточує суглоб, втрати хряща й аномального формування кісткової тканини на межі суглоба (остеофітів) та звуження суглобової щілини.

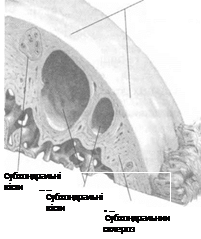 Ушкодження суглобової поверхні субхондральної кістки
Ушкодження суглобової поверхні субхондральної кістки
| Субхондральні кісти |
|
Втрата суглобового хряща (суглобові поверхні кістка-на-кістку)
Суглобовий хрящ утрачений і суглобова щілина звужена Кістка ремоделюється за рахунок остеофітів і субхондральних кіст
Рис. 6.5. Пізні дегенеративні зміни суглобового хряща (за Ф. Неттером) [адаптовано за В. Г. Передерієм, С. М. Ткачем, 2009]
Згідно сучасних уявлень, остеоартроз виникає в результаті взаємодії багатьох генетичних і ендогенних та екзогенних факторів. Ендогенні фактори:
• вік;
• стать;
• дефекти розвитку;
• спадковість. Екзогенні фактори:
• травми;
• професійна діяльність;
• спортивна активність;
• надлишкова маса тіла.
Остеоартроз різної локалізації має неоднакове пожодження. В етіології остеоартрозу дистальних міжфалангових суглобів виділяють спадковість і травму; коксартрозу — анатомічних дефектів (уражений вивих, дисплазія, перелом) і хронічних процесів (асептичний некроз голівки стегнової кістки, субхондральна ішемія, наслідки травми). Біохімічна теорія зводить роль ожиріння в патогенезі остеоартрозу до хронічного перевантаження суглобів. Внаслідок надмірної маси тіла (зменшення сили м'язів стегна викликають зменшення амортизаційних можливостей хрящової тканини). Розвитку остеоартрозу сприяє метаболічний синдром (зустрічається в 10-20% населення Європейських країн і в 25% населення США) [37].
Клінічна класифікація остеоартрозу [Рекомендована Асоціацією ревматологів України, 2005]:
|
|
|
|
|
Дата добавления: 2017-01-14; Просмотров: 192; Нарушение авторских прав?; Мы поможем в написании вашей работы!