
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Характеристика IgА-нефропатии
|
|
|
|
| Клинико-лабораторные проявления | Изменения при биопсии почки |
| Рецидивирующая макрогематурия и/или случайно выявленная персистирующая микрогематурия, реже небольшая протеинурия, в дебюте экстраренальные проявления болезни отсутствуют, при прогрессировании - нарастание протеинурии, нефротический синдром, артериальная гипертензия, снижение функции почек. Иногда макрогематурия осложняется синдромом острой почечной недостаточности. | В типичных случаях - фокально-сегментарный мезангиопролиферативный гломерулонефрит, в поздних стадиях - развитие склероза. Редко возможно развитие полулуний. При иммунофлюоресценции - отложение IgА и С3 в мезангии, реже в сочетании IgG и Ig М. Электронная микроскопия: плотные депозиты в мезангии субэндотелиально, субэпителиально. |
Диагноз ставится на биопсии почки, с иммунофлуоресцентным исследованием. Клинически заподозрить IgA-нефропатию можно на основании рецидивов макрогематурии после респираторных инфекций, исключив болезнь Шенлейн–Геноха, близкую по участию IgA, по отсутствию сыпи, абдоминального и суставного синдромов, наследственный нефрит по семейному анамнезу. Труднее исключить другие мезангиопролиферативные гематурические гломерулонефриты. Некоторую помощь может оказать исследование иммуноглобулинов в крови, обнаружение имуноглобулина А в коже, обнаружение повышенного титра антител к глютену. Ренальную биопсию следует провести при прогрессировании болезни (протеинурия около 1 г/день, артериальная гипертензия).
Прогноз IgA-нефропатии чаще хороший, хотя микрогематурия и эпизоды макрогематурии могут персистировать многие годы. Необходимо наблюдение нефролога, при постоянной гематурии и стабильном уровне креатинина крови нарастание протеинурии говорит о прогрессировании болезни. Конечная стадия хронической почечной недостаточности регистрируется примерно у 10% и 20% больных к 10 и 20 годам от начала заболевания соответственно. Еще примерно 20–30 % к 20 годам от начала болезни имеют снижение функций почек. Как и при других гломерулонефритах, прогностически неблагоприятными признаками являются персистенция протеинурии больше 1 г/день, артериальная гипертензия, персистенция сниженных функций, в биоптате – гломерулосклероз, тубулоинтерстициальный фиброз, наличие полулуний, которые могут проявляться быстрым прогрессированием до конечной стадии хронической почечной недостаточности. Пациенты с IgA-нефропатией, проявляющейся нефротическим синдромом, имеют, как правило, прогрессирующее течение болезни. Однако среди них есть дети с выраженной протеинурией, с маленькой гематурией или без нее, нормальной концентрацией креатинина крови, небольшой мезангиальной пролиферацией, которые ведут себя как пациенты с болезнью минимальных изменений, отвечают развитием ремиссии на прием кортикостероидов, имеют хороший прогноз, но рецидивирующее течение болезни. Прогноз болезни Берже у детей в целом лучше, чем у взрослых. Небольшая часть пациентов, заболевших в детском возрасте, к 20 годам от начала заболевания имеют снижение функций почек.
Лечение гломерулонефритов.
Цель терапии хронических гломерулонефритов:
- увеличить выживаемость больных, максимально отдалить момент перевода больного на программу диализ-трансплантация почки;
- уменьшение влияние факторов прогрессирования гломерулонефритов;
- снизить проявления или добиться полного разрешения нефротического синдрома.
Таблица 31
Режим:
строгий постельный при экстраренальных симптомах и макрогематурии (от 7 до 14 дней);
расширение режима при ликвидации гипертензии, отеков и уменьшении гематурии (3 – 4 недели);
адекватность перевода на другой режим оценивают по отсутствию жалоб, гипертензии и улучшению мочевого осадка;
при постельном и палатном режиме необходимо тепло на поясницу, шерстяные носки;
вставать с постели разрешается при снижении протеинурии до 1г/л и эритроцитурии – менее 30 клеток в поле зрения.
Диета:
Ограничение жидкости при олигурии. Жидкость назначают из расчета диуреза предыдущего дня и потерь на перспирацию (15 мл/кг/сут). С увеличением диуреза количество выпиваемой жидкости увеличивают. Бессолевой стол назначают при олигурии и гипертензии. При нормализации АД и увеличении диуреза разрешено подсаливание пищи (0,5-1,0 г/сут). Нормальное количество натрия хлорида (50 мг/кг/сут) при благоприятном варианте течения заболевания ребенок может получать с 4-5й недели.
Ограничение белка в дебюте заболевания. На период 5-7 дней значительно сокращают потребление белка (до 0,5-1 г/кг/сут). Животные белки ограничивают в течение 2-3 недель. Калорийность сохраняется за счет увеличения в диете углеводов и жиров.
При схождении отеков целесообразно обогащение диеты калием (печеный картофель, фрукты и др.).
При гематурической форме расширение диеты идет быстрее, при нефротической и смешанной – более осторожно.
Спустя 1,5-2 месяца от начала заболевания назначается стол с досаливанием пищи, соответствующей по составу и калорийности возрасту ребенка.
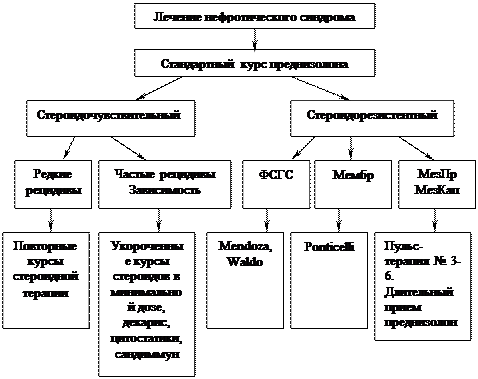
Первый стандартный курс преднизолона назначается по 2-2,5 мг/кг/сут per os непрерывно в течение не менее четырех недель; при отсутствии ремиссии в эти сроки - до 6-8 недель; с переходом на альтернирующий режим (т.е. через день) в дозе 2/3 от лечебной в течение 6-8 недель с последующим снижением дозы по 5 мг в неделю до полной отмены препарата.
По ответу на первый стандартный курс преднизолона нефротический синдром делится на:
-стероидчувствительный (ремиссия в ответ на лечение, как правило, в течение не менее четырех недель),
-позднечувствительный (ремиссия через 6-8 недель от начала лечения),
-стероидрезистентный (не ответивший в течение 8 недель применения стандартной терапии преднизолоном).
Рецидивирующий нефротический синдром делится на:
-стероидзависимый (рецидив в условиях снижения дозы преднизолона или в течение не более двух недель после его отмены),
-часто рецидивирующий (рецидивы три и более раз в год),
-редко рецидивирующий (рецидивы менее трех раз в год).
При стероидчувствительном нефротическом синдроме очередной рецидив купируется преднизолоном, прием которого в стандартной дозе продолжается до получения трех нормальных анализов мочи, с последующим альтернирующим курсом до 6-8 недель. Пульс-терапия метилпреднизолоном (№3 через день) ускоряет наступление ремиссии, но не удлиняет ее.
Лечение стероидзависимого или часто рецидивирующего нефротического синдрома:
1. Повторные (более короткие) курсы кортикостероидов с длительным альтернирующим режимом в дозе 0,5 мг/кг
2. Применение индивидуальной минимальной дозы кортикостероидов, в условиях которой достигается и сохраняется ремиссия, при этом альтернирующий прием минимальной дозы, поддерживающей ремиссию, может быть продолжен в течение 1-2 лет.
3. Однократный курс цитостатической терапии.
4. Сандиммун в стандартной дозе (до 5-6 мг/кг/сут) в течение 6 месяцев с небольшой дозой преднизолона.
После достижения ремиссии с целью ее удлинения применяются:
1. 6-8-недельный курс левамизола в сочетании с маленькой дозой преднизолона
2. Маленькая доза преднизолона в сочетании с ингибиторами АПФ
3. Маленькая доза преднизолона в сочетании с антикоагулянтами и антиагрегантами
Пульс-терапия метилпреднизолоном проводится из расчета 20-30 мг/кг на инфузию (не более 1000 мг) внутривенно в течение 30 мин. Препарат разводят в 50-100 мл физиологического раствора.
Перед введением метилпреднизолона с целью восстановления объема сосудистого русла для достижения большей эффективности препарата внутривенно вводят 10-20% раствор альбумина из расчета 5-10 мл/кг или реополиглюкина из того же расчета.
Пульс-терапия метилпреднизолоном показана при быстро прогрессирующем гломерулонефрите, волчаночном нефрите, в том числе в сочетании с плазмоферезом, с цитостатиками.
|
|
|
|
|
Дата добавления: 2017-01-14; Просмотров: 227; Нарушение авторских прав?; Мы поможем в написании вашей работы!