
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Инфекционные осложнения боевых повреждений
|
|
|
|
В локальных вооруженных конфликтах современности боевые повреждения осложнялись раневой инфекцией у 20% раненых, а у 60-70% умерших на этапах медицинской эвакуации и лечебных учреждениях явились непосредственной причиной смерти.
Основные причины возникновения инфекционных осложнений огнестрельных ран напрямую связаны с механизмом её формирования, морфологией, сложными местными и общими патофизиологическими реакциями и рядом других факторов. К факторам, способствующим инфекционным осложнениям в огнестрельной ране можно отнести сложное строение раневого канала; дополнительные ранения, образованные лидирующими и вторичными осколками; раневой экссудат как питательную среду для микробов; первичное и вторичное загрязнение микробами; тканевой детрит, сгустки крови, инородные тела, пониженную аэрацию, условия «термостата». В зоне контузии или первичного травматического некроза за счет нежизнеспособных тканей создается барьер для защитных сил, который может мобилизовать организм: зона первичного некроза создает препятствие для активации и включения неспецифических факторов защиты и иммунологических реакций. Зона молекулярных сотрясений характеризуется функциональным и структурным повреждением клеток и тканевых структур. Нарушение микроциркуляции в форме прекапиллярных и капиллярных стазов, микротромбозов, микрокровоизлияний вызывают локальные участки ишемии с характерной биохимической перестройкой энергетического обмена (анаэробный гликолиз, ацидоз и т.д.). Ткани этой зоны отличаются значительным снижением всех факторов и, особенно, пониженной сопротивляемостью к инфекции. Каждая огнестрельная рана является микробнозагрязненной (первичное микробное загрязнение) за счет инородных тел, создающих "дикую" флору (почва, ранящий снаряд, обрывки одежды). При неэффективном наложении асептической повязки или отсутствии ее, нередко возникает вторичное микробное загрязнение. Ведущее место отводится кожным покровам и предметам, соприкасающимся с раневой поверхностью. Однако не во всех случаях микробное загрязнение завершается развитием инфекционных осложнений. Современными исследованиями установлена ведущая роль иммунологической и неспецифической реактивности организма в возникновении раневой инфекции. У раненых с пониженными иммунологическими и неспецифическими факторами защиты определяется высокий риск развития инфекционных осложнений. Напротив, у раненых с хорошим уровнем реактивности огнестрельные ранения обычно протекают без инфекционных осложнений.
Таким образом, инфекция огнестрельной раны - болезнетворный процесс, а микробное загрязнение - это только присутствие микробов в ране, которые не обязательно могут вызвать развитие инфекции.
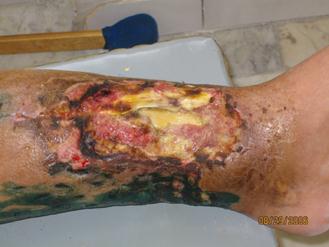 | |||
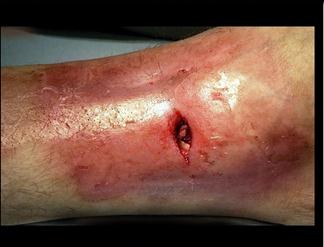 | |||
Осколочное ранение голени. Огнестрельный остеомиелит
Околораневая флегмона. большеберцовой кости.
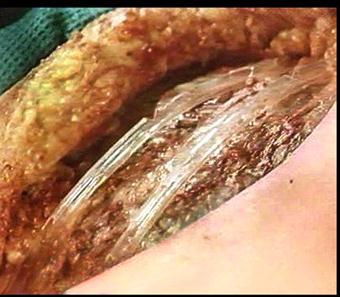 | |||
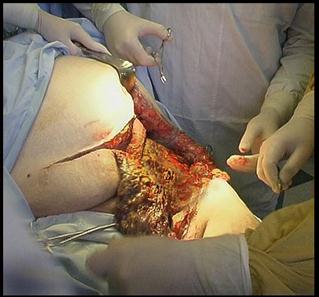 | |||
А Б
А - Вторичная хирургическая обработка огнестрельной раны по поводу околораневой флегмоны тазовой области.
Б - дренирование трубчатыми дренажами с проточным промыванием.
В основу классификации инфекционных осложнений огнестрельных ран положены их виды в зависимости от характера микробной флоры.
Различают следующие виды раневых инфекций:
а) гнойная инфекция (стафилококк, стрептококк, пневмококк и др.): местная и общая (генерализованные формы);
б) гнилостная инфекция (кишечная палочка, синегнойная палочка и др.): местная и общая (генерализованные формы);
в) специальные формы анаэробная инфекции огнестрельных ран, столбняк.
Гнойные осложнения огнестрельных ран обусловлены присутствием и размножением в ране стафилококка, стрептококка, нередко в сочетании с протеем, синегнойной палочкой и других микробных ассоциаций на фоне грубых морфологических изменений в ране и вокруг нее, о чем сказано выше.
Несомненное значение имеет объем повреждения тканей и размеры раны, так как нарушение целостности кожных покровов с потерей барьерной функции, снижение бактерицидности, понижение активности протеолитических ферментов, снижение активности лизоцима, пропердина, угнетение фагоцитоза, активности комплемента, первичная и вторичная депрессия антителообразования являются и основой появления, и механизмами формирования инфекционных осложнений в ране.
Факторы, способствующие развитию инфекционных осложнений огнестрельных ран: дополнительная травматизация поврежденных тканей; вторичное микробное загрязнение; длительная ишемия (жгут); боль; заражение раны РВ, ОВ; снижение реактивности организма (шок, кровопотеря, авитаминоз, истощение, лучевая болезнь).
И.В. Давыдовский выделяет 4 фазы раневого процесса: альтерация, травматический отек, некроз и нагноение, эпителизация. Более подробно заживление раны вторичным натяжением излагает М.Ф. Камаев, который представляет этот процесс в виде следующей схемы:
а) ранний период: образование сгустка крови, излившийся при нанесении раны; расширение сосудов в травмированных тканях, явления травматического отека, лейкоцитарный инфильтрат;
б) дегенеративно-воспалительный период: дегенеративные и некротические изменения поврежденных тканей; активный фагоцитоз; образование гнойного экссудата; постепенное очищение раны от продуктов дегенерации и некроза;
в) регенеративный период: формирование грануляционной ткани; созревание грануляционной ткани, образование волокнистой соединительной ткани (рубцевание и стягивание раны); ликвидация воспалительных явлений, заполнение всей раневой полости регенератом, состоящим из молодой соединительной ткани; эпителизация раневого дефекта.
Местная гнойная инфекция протекает в виде следующих клинических форм: нагноение раны, абсцесс раневого канала и околораневая флегмона, гнойные затеки, гнойные свищи, огнестрельный остеомиелит. Местные изменения в инфицированных тканях выражаются, прежде всего, в нарушении кровообращения: артериальная гиперемия и венозный стаз служат отправными точками для развития отека (припухлость и краснота) и увеличения отделяемого из раны. Повышается местная температура, прогрессирует лимфаденит и лимфангоит, возникает тромбофлебит. Вследствие резорбции из раны внутриклеточных и микробных ферментов, недоокисленных метаболитов, субмолекулярных частиц появляется общая реакция организма: недомогание, головная боль, ознобы, повышение температуры тела, учащение пульса, снижение аппетита.
Существующие нормативные сроки поступления раненых на этапы медицинской эвакуации и время инкубационного периода, необходимое для развития инфекционного процесса, объясняют тот факт, что лечение инфекционных осложнений огнестрельных ран проводится, преимущественно, в специализированных госпиталях и - реже - на этапе квалифицированной помощи.
Клиническая картина на этапе специализированной помощи может быть уточнена дополнительными методами обследования: рентгенологическим, ультразвуковым, лабораторным, бактериологическим).
Следует особо подчеркнуть эффективность обнаружения скопления гноя методом ультразвуковой локации, с помощью которой определяется глубина его расположения, передне-задний размер, анатомическая локализация и т.д.
В анализах крови выявляется высокий уровень лейкоцитов, появляются незрелые элементы "белой крови" (т.н. сдвиг влево), анемия, падение содержания альбуминов при одновременном нарастании глобулиновой фракции белка. Ускоряется реакция оседания эритроцитов, которая длительное время сохраняется и после стихания деструктивно-воспалительного процесса, в моче появляются цилиндры и белок. Бактериоскопическая и бактериологическая диагностика позволяет уточнить вид возбудителя и чувствительность к антибиотикам.
Генерализованная форма раневой инфекции (сепсис).
Сепсис - общее инфекционное заболевание у раненых, вызываемое различными микроорганизмами, утратившее связь с первичным очагом инфекции (раной), протекающее на фоне "извращенных" иммунобиологических механизмов защиты и сопровождающееся септицемией и септикопиемией. Считается, что септикопиемия, т.е. наличие гнойных метастазов, всегда имеются при сепсисе, другое дело, что современными методами их диагностика бывает затруднена, особенно в полевых госпиталях.
Чаще всего сепсис вызывает стафилококк - 60%, стрептококк - 25%, кишечная палочка - 14,9%, реже синегнойная палочка и анаэробы (анаэробный сепсис). Сепсису предшествует «синдром системной воспалительной реакции» (пульс больше 90, давление ниже 90 мм рт ст., лейкоцитов больше 12 тысяч, температура тела выше 37,5%).
Вне зависимости от инфекционного агента сепсис клинически проявляется однотипной картиной. Он, как правило, возникает в условиях нарушения общей иммунологической и неспецифической реактивности организма на фоне подавления клеточного и гуморального иммунитета у тяжелораненых, перенесших травматический шок и острую кровопотерю. Изменение реактивности организма одно из важнейших условий возникновения септического состояния.
Источниками сепсиса могут быть все виды местной гнойной и гнилостной инфекции, а также анаэробной инфекции огнестрельных ран.
В патогенезе сепсиса существенную роль играют три взаимно обуславливающих момента: степень разрушения тканей, характер очага и массивность внедрения микрофлоры; возбудитель инфекции, его патогенность, вирулентность, критическое число; иммунологическая и неспецифическая реактивность организма, развитие вторичного иммунодефицита.
При молниеносной форме сепсиса клиническая картина проявляется бурно, на протяжении короткого времени - от нескольких часов до 1-2 суток. При остром сепсисе клиническая картина проявляется за несколько дней. При подострой форме генерализованной инфекции симптоматика развивается более медленно, на протяжении нескольких недель, а хронический сепсис вообще отличается вялым течением (месяцы и годы) и стертой клинической картиной. Рецидивирующий сепсис характеризуется сменой периодов обострений и ремиссий.
Клинические проявления генерализованной гнойной инфекции принято разделять на общие, связанные с нарушением функции различных органов и систем, и местные, определяемые существованием первичного очага.
В клинической картине сепсиса патогномоничным является возникновение множественных гнойников в органах и тканях, накладывающих специфический отпечаток на общее течение заболевания. Вскрытие метастазов ведет к уменьшению общих симптомов, падению температуры. Однако при появлении нового гнойного очага симптоматика опять нарастает.
Общие клинические проявления сепсиса:
- головная боль, раздражительность, бессонница, интоксикационный делирий, в тяжелых случаях - полная утрата сознания;
- постоянная высокая температура (септицемия) при возникновении метастазов приобретает интерметтирующий характер (септикопиемия);
- быстрое ухудшение состояния больного, несмотря на энергичное лечение;
- желтуха (развитие инфекционно-токсического гепатита, токсический гемолиз эритроцитов);
- анорексия, тошнота, рвота, диарея;
- петехии, сухость кожных покровов, в ряде случаев гипергидроз;
- тахикардия, пульс слабого напряжения, наполнения, «опережает» температуру тела, тоны сердца глухие, артериальное давление понижено, а при септическом шоке - катастрофически падает до критического уровня;
- обострение бронхита, пневмония, пролежни;
- отмечается увеличение размеров печени и селезенки («септические»);
- в анализе крови выявляется лейкоцитоз, выраженный нейтрофильный сдвиг при небольшом количестве лимфоцитов; значительное увеличение содержания реактивного белка, фибриногена, сиаловых кислот, снижение числа эритроцитов и уровня гемоглобина, снижение уровня протромбина крови (до 45-50%), с нарушением ее свертываемости, что является причиной септических кровотечений; олигоурия, альбуминурия, цилиндрурия.
Посев крови для бактериологического исследования целесообразно делать при септикопиемии - вслед за ознобом, при септицемии - перед антибиотикотерапией или между ее курсами. Наиболее эффективным для выявления возбудителя сепсиса является трехкратное (в течение суток) взятие артериальной крови и ее бактериологический анализ.
Местные изменения в септической ране достаточно характерны: бледность, отечность, вялость и кровоточивость грануляций, сухость и скудость раневого отделяемого, приобретающего грязновато-мутный цвет и гнилостный запах.
При сепсисе наблюдаются тяжелые деструктивные пневмонии, септические аррозивные кровотечения, трофические нарушения, тромбозы и эмболии, пролежни в местах нахождения дренажных трубок, септический эндокардит.
Таким образом, диагноз сепсиса устанавливается на основании внимательного исследования раненого: кожи и слизистых, лимфатических узлов, сердечно-сосудистой и дыхательной систем. Особую ценность приобретает характер температурной кривой - "гектические размахи" на протяжении суток, сопровождающиеся сильными ознобами. Увеличение печени и селезенки подтверждают диагноз.
Большую диагностическую ценность имеет выявление гнойных метастатических очагов во внутренних органах. Повторные бактериологические исследования подтверждают генерализацию инфекции и позволяют провести целенаправленную антибактериальную терапию.
Токсико-резорбтивная лихорадка обусловлена массивным поступлением в кровь токсических продуктов распада тканей и сопровождается выраженными метаболическими нарушениями.
Основные дифференциально-диагностические признаки сепсиса и токсико-резорбтивной лихорадки (ТРЛ):
- сепсис - общее заболевание организма, потерявшее зависимость от местного гнойного очага (первичный очаг);
- ТРЛ - общая реакция организма, имеющая прямую связь с местным гнойным процессом, т.е. это адекватная реакция организма в ответ на значительное по масштабам разрушение тканей и последующее нагноение;
- сепсис при механических повреждениях наблюдается относительно редко; ТРЛ - обязательно им сопутствует, а при местных нагноительных процессах является постоянным клиническим признаком;
- генез сепсиса тесно связан с нарушением и извращением иммунологических и неспецифических факторов защиты; ТРЛ нормальная реакция организма на местный гнойный очаг и вызванные им патологические изменения;
- оперативное вмешательство при сепсисе, включая ампутацию, не имеет принципиального значения на его развитие и течение; при ТРЛ хирургическое воздействие на рану является определяющим и радикальным фактором лечения;
- бактериемия при сепсисе - закономерность, основная характерная особенность и причина тяжести состояния; при ТРЛ она транзиторна и отражает пассивную резорбцию микробов из раны;
- при сепсисе переход в раневое истощение и дистрофия печени закономерны; для ТРЛ эти изменения не обязательны.
Лечение сепсиса должно быть комплексным с воздействием на местные (очаг инфекции) и общие причины его возникновения.
Местное лечение состоит в хирургической обработке (вторичной) раны, эвакуации гнойного содержимого, эффективном дренировании, систематическом местном применение антибактериальных средств и протеолитических ферментов. Местное лечение включает в себя и своевременное хирургическое лечение гнойных метастазов. В начальных стадиях проявлений раневого сепсиса, его зависимость от первичного очага инфекции пока еще совершенно отчетлива и начинает постепенно ослабевать в терминальной стадии, хотя полной независимости практически не существует никогда.
Лечебные мероприятия общего плана включают в себя обеспечение наиболее благоприятных санитарно-гигиенических условий для раненого, сбаласированную белково-витаминную диету, уход за полостью рта, профилактику пролежней. Особое место в лечении занимает антибактериальная терапия. В начале лечения можно прибегнуть к сочетанному введению пенициллина (пенициллин по 60-120 млн ед в сутки на протяжении 3 дней) с одним из антибиотиков аминогликозидной группы, которые назначаются в максимальной суточной дозе. При получении результатов бактериологического исследования - целевая антибиотикотерапия. Иммунотерапия при стафилококковой природе заболевания состоит в введении антистафилококковой плазмы, гаммаглобулина (пассивная иммунотерапия), а затем проводится активная иммунотерапия стафилококковым анатоксином. Коррекция обменных нарушений предусматривает внутривенное введение электролитов, углеводов, белков, жировых эмульсий, применение препаратов крови, анаболических гормонов. Для лечения сепсиса с успехом применяется гипербарическая оксигенация.
Гнилостная инфекция относится к тяжелым инфекционным осложнениям ран и проявляется гнилостным распадом (это основное отличие от гнойной инфекции) тканей; как правило, присоединяется к гнойной инфекции, реже бывает самостоятельной формой заболевания. Возбудителями ее чаще всего являются кишечная и синегнойная палочки.
Возникновению гнилостной инфекции способствуют обширные некротические участки и снижение общей реактивности тканей.
В клинической картине преобладают симптомы выраженной интоксикации; местные признаки - скудное раневое отделяемое, грязно-серый цвет тканей раны, явления гнилостного распада тканей с характерным запахом.
Профилактика раневой инфекции (гнойной и гнилостной) начинается уже при оказании первой и доврачебной помощи - асептическая повязка, выполнение транспортной иммобилизации, ранний вынос с поля боя, применение таблетированных антибиотиков. На этапе первой врачебной помощи начинается парентеральное применение антибиотиков, в т.ч. паравульнарно, производится временная остановка кровотечения щадящими методами, устранение нарушений дыхания, кровообращения, выполняются новокаиновые блокады.
На этапах квалифицированной и специализированной медицинской помощи производится первичная хирургическая обработка раны, компенсация кровопотери, лечение травматического шока, адекватная лечебно-транспортная эвакуация.
При гипоэргической реакции организма применяется стимулирующая терапия (препараты крови, анаболические гормоны, пуриновые и пиримидиновые производные).
Неспецифическая гипосенсибилизирующая терапия показана при гиперэргических общих реакциях организма на травму и ранение (антигистаминные препараты, НПВС, препараты кальция, тиосульфата натрия, аскорбиновая кислота, иммунодепрессанты).
Местное лечение ран в период дегенеративно-воспалительных изменений направлено на подавление активности микрофлоры, очищение раны от некротических и нежизнеспособных тканей, уменьшение местной воспалительной реакции, что достигается повторными хирургическими обработками, применением протеолитических ферментов, антисептических препаратов, сорбентов, адекватного дренирования, лазеротерапии, УВЧ-терапии и др. физических методов.
В настоящее время актуальность проблемы раневой инфекции намного возрастает в связи с появлением новых видов огнестрельного оружия, обладающих значительно большими возможностями разрушения и повреждения тканей на сегодняшний день только полноценная хирургическая обработка, выполняемая с соблюдением всех правил, является единственным высокоэффективным средством профилактики и лечения раневой инфекции.
Анаэробная инфекция огнестрельных ран является наиболее тяжелым видом инфекционных осложнений и сопровождается высокой летальностью и инвалидизацией раненых.
Анаэробная инфекция возникает у 1-2% раненых, вызывается микробами из рода Clostridium (cl.perfringens, cl. septicum, cl.oedematiens, cl.histoliticum).
Факторами, способствующими развитию анаэробной инфекции, являются массивные загрязнения обширных ран землей; нарушение кровоснабжения раненой конечности; местный сосудистый спазм, развивающийся в результате травмы; сдавление конечности жгутом; травматический шок; кровопотеря.
Анаэробная инфекция чаще возникает в первые 5-7 дней, однако может развиваться и в более поздние сроки.
Профилактика анаэробной инфекции заключается в выполнении всех тех мероприятий, которые проводятся для профилактики и гнойной инфекции.
Успешное лечение обеспечивается ранней диагностикой, так как инфекционный процесс характеризуется чрезвычайно быстрым распространением. Такие формы называют молниеносной гангреной.
Еще до снятия повязок одним из симптомов анаэробной инфекции является усиливающаяся боль в ране распирающего характера. Раненые могут быть возбуждены, пульс учащается до 100-120 уд. в мин, температура тела от 37,5° до 37,8°. Можно наблюдать отек, распространяющийся выше повязки, при ощупывании определяется крепитация, при перкуссии – тимпанит. Наличие этих симптомов не оставляет сомнений в диагнозе, так как они возникают в результате образования и распространения газа по тканям.
Раненых с анаэробной инфекцией на этапе первой врачебной помощи практически не бывает. Они могут появиться на этапе квалифицированной, а чаще всего - специализированной хирургической помощи. Лечение проводится в условиях строгой изоляции, что достигается размещением их в так называемых анаэробных палатках (квалифицированная помощь) или боксированной палатке (специализированная помощь), где им проводится оперативное и консервативное лечение. Оперативное лечение – хирургическая обработка раны осуществляется под общим обезболиванием. В зависимости от выраженности морфологических изменений и распространенности процесса хирургическая обработка может завершиться «лампасными разрезами», ампутацией сегмента или всей конечности.
Раненые нуждаются в интенсивной трансфузионно-инфузионной терапии на уровне реанимационного пособия с элементами дыхательной, а иногда и сердечной реанимации. Раненые становятся транспортабельными только после ликвидации признаков анаэробной инфекции.
Столбняк. Тяжелое, хотя и относительно редкое инфекционное осложнение ранений военного времени. Летальность достигает в годы войны 75%.
Возбудитель заболевания – столбнячная палочка (Cl.tetani) - очень широко распространена в природе. Основные фракции столбнячного токсина – тетаноспазмин, который блокирует функцию клеток Рэншоу, что приводит к возникновению судорог, и тетанолизин, который по своей ферментативной активности и агрессии напоминает гиалуронидазу - фермент, разрушающий межклеточную основу – гиалуроновую кислоту. Отсюда и повышенная проницаемость гематоэнцефалического барьера для тетаноспазмина, гемолиз эритроцитов, токсический миокардит, токсический гепатит и т.д.
Профилактика столбняка подразделяется на специфическую и неспецифическую. Стойкий иммунитет достигается трехкратным введением столбнячного анатоксина (по 0,5 мл) с интервалом 1,5 месяца между первой и второй прививками и 9-12 мес. – между второй и третьей. В дальнейшем иммунизация осуществляется один раз в пять лет.
Экстренная профилактика раненых и обожженных, имеющих активный иммунитет, проводится подкожным введением 0,5-1,0 мл столбнячного анатоксина. В остальных случаях подкожно вводится противостолбнячная сыворотка (ПСС) в количестве 3000 МЕ, а в другой участок тела из другого шприца – 0,5 мл. столбнячного анатоксина. Сыворотка вводится по Безредке. В условиях массового поступления раненых разрешено одномоментно ввести одну противостолбнячную сыворотку (3000 МЕ).
Основным мероприятием по предупреждению столбняка является ранняя первичная хирургическая обработка раны.
Клинические симптомы столбняка возникают в различные сроки после ранения. Чем короче инкубационный период, тем тяжелее протекает заболевание и чаще наступает летальный исход.
Столбняк может быть общим и местным. При общем - мышечный гипертонус (тонические судороги) распространяется сверху вниз (нисходящий столбняк); все мышцы туловища и конечностей подвергаются клонико-тоническим судорогам с расстройством дыхания. При местном столбняке тоническое напряжение и судорожные приступы ограничиваются группой мышц, прилежащих к зоне ранения.
Первые признаки столбняка могут быть замечены рано. К ним относятся тянущие боли и подергивание мышц в области раны, затрудненное или болезненное глотание, общее повышение рефлекторной возбудимости. Достоверным симптомом является судорожное сокращение жевательных мышц (тризм).
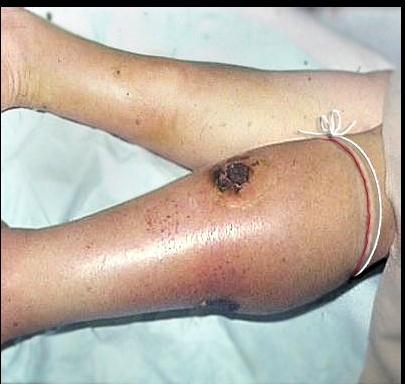
Сквозное пулевое ранение голени, осложненное анаэробной инфекцие й. Положительный симптом «лигатуры».
 | |||
 | |||
А Б
 |
В Г
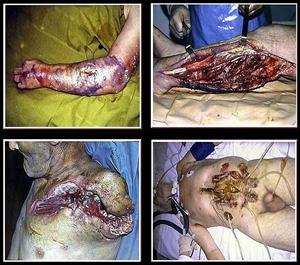
Анаэробная инфекция предплечья, А - анаэробная инфекция предплечья,
отечная форма. эмфизематозная форма
Вторичная хирургическая обработка Б - анаэробная инфекция голени раны, лампасные разрезы.
В - экзартикуляция левого плеча по поводу
анаэробной инфекции
Г - анаэробная инфекция передней брюшной
стенки
 |
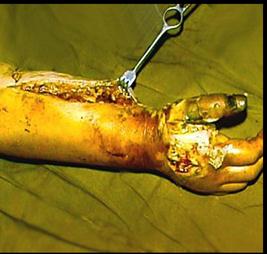
Генерализованная форма столбняка.
 | |||
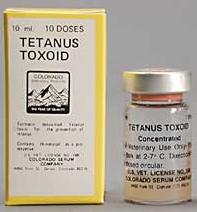 | |||
Профилактика столбняка.
Для общего столбняка патогномонична триада ранних признаков: одновременное появление тризма, дисфагии и ригидности затылочных мышц. Клиническая картина заболевания непрерывно нарастает, «светлые промежутки» при этом отсутствуют. Мелкие мышцы дистальных сегментов конечностей (кисти, стопы) в судорожный процесс не вовлекаются. На высоте заболевания судорожные сокращения постепенно захватывают все мышцы туловища, распространяются на мимическую мускулатуру (сардоническая улыбка). Сознание у раненого сохранено.
Клонико-тонические судороги могут быть очень частыми, изнуряют раненого, вызывая дыхательные расстройства и сердечно-сосудистую декомпенсацию. В результате судорожного сокращения дыхательных мышц иногда может наступить остановка дыхания и гибель от асфиксии. Чаще всего причиной смерти является острая дыхательная недостаточность вследствие ателектатической пневмонии, которая протекает особенно тяжело из-за нарушения дренажной функции трахеи и бронхов. Кроме того, раненые погибают из-за полиорганной недостаточности (токсический гепатит, токсический миокардит и др.)
На этапах первой врачебной и квалифицированной медицинской помощи раненым с первыми признаками столбняка или уже появившимся судорожным синдромом выполняются мероприятия, обеспечивающие безопасную эвакуацию на этап специализированной помощи. Первая врачебная помощь заключается в применении противосудорожных (клизма с хлоралгидратом) и нейроплегических (аминазин + промедол + скополамин + димедрол) средств. Проводится оксигенотерапия (КИ-4), вспомогательное аппаратное дыхание (ДП-10,ДП-11). Эвакуировать можно санитарным транспортом в сопровождении санинструктора или медицинской сестры.
На этапе квалифицированной медицинской помощи к мероприятиям первой врачебной помощи добавляется кратковременная инфузионная терапия, коррекция метаболических нарушений, противосудорожная лекарственная терапия. В особо тяжелых случаях выполняется интубация трахеи и искусственная вентиляция легких на фоне применения миорелаксантов. Эвакуацию целесообразно осуществлять авиамоторным транспортом в сопровождении медицинской сестры или фельдшера.
Лечение раненых, страдающих столбняком, проводится на этапе специализированной медицинской помощи в отдельной палате отделения анестезиологии и реанимации. Содержанием лечения являются:
- противосудорожная терапия с применением наркотиков и миорелаксантов с обязательной искусственной вентиляцией легких;
- инфузионная терапия с целью детоксикации и устранения нарушений электролитного и энергетического обмена;
- готовность к ликвидации судорожных приступов с расстройством дыхания;
- проведение первичной или вторичной хирургической обработки раны;
- введение противостолбнячной сыворотки в лечебной дозе (15000 МЕ);
- оксигенотерапия;
- предупреждение развития вторичных осложнений в первую очередь – пневмонии, сердечной недостаточности, печеночно-почечной недостаточности;
- обеспечение общего ухода, соблюдение максимального покоя, полноценное питание.
КОНТРОЛЬНЫЕ ВОПРОСЫ:
1. Местные и общие симптомы инфекционных осложнений боевых повреждений.
2. Принцип лечения гнойных осложнений.
3. Что собой представляет токсикорезорбтивная лихорадка?
4. В чём заключается профилактика раневого сепсиса?
5. Классификация анаэробной инфекции.
6. Симптомы анаэробной инфекции.
7. Принципы лечения анаэробной инфекции.
8. Столбняк, его лечение и профилактика.
|
|
|
|
|
Дата добавления: 2014-12-26; Просмотров: 984; Нарушение авторских прав?; Мы поможем в написании вашей работы!