
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Синдром мальабсорбции. Связанный с уменьшением поверхности всасывания 2 страница
|
|
|
|
ДИАГНОСТИКА
Диагностика ВЗК у детей построена на клинических, лабораторных, рентгено- эндоскопических и гистологических признаках. Изучаемые лабораторные показатели необходимы как для оценки тяжести основного процесса, так и для дифференциальной диагностики. В анализах крови могут быть обнаружены анемия, обусловленная дефицитом железа и фолиевой кислоты, тромбоцитоз, повышение СОЭ и содержания белков острой фазы. При длительно текущем заболевании потери белка и мальабсорбция приводят к гипоальбуминемии, дефициту витаминов, электролитов и микроэлементов. Ведутся исследования специфических маркёров воспалительных заболеваний толстой кишки: антинейтрофильные цито- плазматические антитела (pANCA) чаще обнаруживают при НЯК, антитела к грибам Saccharomyces cerevisiae (ASCA) более характерны для болезни Крона.
Рентгенологические методы малоинвазивны, позволяют оценить структуру и функцию кишки, ригидность стенки, обнаружить подслизистый отёк, псевдодивертикулы, свищи, стенозы, язвенные и эрозивные дефекты.
Эндоскопия имеет большое вспомогательное значение, показана при необходимости взятия материала для биопсии из толстой и терминального отдела подвздошной кишки. Эндоскопическая картина имеет особенности при различных вариантах ВЗК, но не всегда позволяет верифицировать диагноз. У детей часто обнаруживают лимфоидную гиперплазию терминального отдела подвздошной кишки — это вариант нормы.
Хотя биопсия слизистой оболочки имеет поверхностный характер, исследование позволяет установить некоторые гистологические признаки различных вариантов ВЗК у детей. Для болезни Крона характерны очаговость, прерывистость поражения, скопление гистиоцитов и лимфоцитов (так называемые микрогранулёмы). истинные гранулёмы в подслизистой основе и собственной пластинке. Для НЯК более характерны непрерывность и поверхностность поражения, атрофия слизистой оболочки и значительное снижение числа бокаловидных клеток. С увеличением числа биоптатов заметно возрастает информативность гистологического метода диагностики.
ПОКАЗАНИЯ ДЛЯ КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
Детей с ВЗК следует вести и наблюдать совместно с гастроэнтерологом; при осложнениях необходима обязательная консультация хирурга-колопроктолога для решения вопроса о своевременном хирургическом лечении.
ЛЕЧЕНИЕ
Лечение ВЗК у детей аналогично таковому у взрослых, должно соответствовать современным принципам доказательной медицины. Тактика лечения ВЗК отличается от таковой у взрослых лишь в отношении индивидуальных доз и некоторых других ограничений (табл. 42-7, 42-9). До настоящего времени опубликовано сравнительно небольшое количество контролируемых исследований, в связи с чем стратегию лечения ВЗК у детей строят на результатах, полученных при лечении взрослых. Дозы рассчитывают исходя из массы тела, за исключением метотрексата, дозу которого рассчитывают исходя из площади поверхности тела (табл. 42-8. 42-10). Максимальная доза соответствует рекомендуемой дозе у взрослых.
Цели лечения
Достижение ремиссии, приведение физического и нервно-психического развития в соответствие с возрастной нормой, предупреждение нежелательных побочных эффектов и осложнений.
Медикаментозное лечение
Лекарственные препараты могут быть применены как в виде монотерапии, так и в различных комбинациях соответственно индивидуальной необходимости. Показано, что одновременное назначение системных ГК и препаратов 5-аминосалициловой кислоты (5-АСК) или салазосульфапиридина не имеет особых преимуществ по сравнению с монотерапией ГК.
С учётом достоверно меньшей частоты побочных реакций препаратов 5-АСК (месалазин) их назначение предпочтительно. Доза 5-АСК должна составлять 50-60 мг/кг массы тела в сут, максимальная - 4,5 г в сут.
ГК показаны больным, у которых применение 5-АСК и САСП не даёт необходимого эффекта, а также пациентам с поражением верхних отделов ЖКТ (от пищевода до тощей кишки), внекишечными симптомами. Течение ВЗК у детей обычно более тяжёлое, с чем связан высокий процент стероидозависимых пациентов.
Учитывая тяжёлые побочные действия системных ГК, исследователи возлагают большие надежды на препараты топического глюкокортикоида будесонида (буденофальк*). Около 90% препарата метаболизируется при первом прохождении через печень, в связи с чем частота побочных эффектов существенно ниже (= в 2,4 раза). Будесонид показан больным с лёгкими и среднетяжёлыми формами заболевания в фазе обострения, а также пациентам с поражением дистальных отделов подвздошной и восходящей ободочной кишки. Оптимальная доза будесонида составляет 9 мг в сут.
У больных с хроническим непрерывным течением ВЗК дополнительное применение азатиоприна или его активного метаболита 6-меркаптопурина (6-МП) может помочь снизить дозу ГК в среднем на 60%. Свищи на фоне применения перечисленных препаратов закрываются в 40% случаев. Рекомендуемая доза азатиоприна составляет 2,5 мг/кг, 6-МП — 1-1,5 мг/кг в сут. Побочные эффекты возникают достаточно часто, включают лихорадку, панкреатит, диспептические расстройства, повышенную частоту инфекционных заболеваний. Панкреатит — противопоказание к назначению азатиоприна. Возникновения данных побочных эффектов можно избежать при постепенном повышении дозы (назначают половину дозы в первые 4 нед лечения), а также при условии регулярного контроля лабораторных показателей и активности тиопуринметилтрансферазы. У больных с низкой активностью фермента повышен риск возникновения побочных реакций.
Эффект от лечения отмечают уже в первые 2-4 мес, в некоторых случаях через 6 мес.
Применение антибиотиков в лечении ВЗК основано на предположении, что некоторые антигены бактерий выступают в качестве триггера патологической иммунной защиты слизистой оболочки кишки. Тем не менее до настоящего времени нет результатов исследований, подтверждающих роль антибиотиков в достижении ремиссии или снижении активности ВЗК. Только метронидазол в дозе 20 мг/кг в сут у больных болезнью Крона доказанно эффективнее, чем плацебо; при лечении прианальных свищей препарат высокоэффективен.
Циклоспорин А не считают препаратом, подходящим для длительного лечения, его назначают при обострении на период накопления концентрации азатиоприна.
Представляют интерес сообщения о местном применении такролимуса в виде мази у детей с поражением полости рта и перианальной области, рефрактерными к другим препаратам.
Метотрексат считают препаратом выбора при неэффективности ГК или тяжёлых побочных реакциях на лечение. Назначают подкожно в дозе 15 мг/кг 1 раз в нед.
Новый препарат для лечения ВЗК, рефрактерных к стандартной схеме лечения, — инфликсимаб. В состав препарата входят химерические антитела к фактору некроза опухоли а — одному из самых мощных провоспалительных цитокинов. Эффективность этого препарата доказана только у взрослых пациентов, опыт применения у детей ограничен. В детской практике препарат разрешёен только для лечения болезни Крона.
У больных с поражением дистальных отделов толстой кишки местное лечение предпочтительнее, чем системная терапия, поскольку эффективность позволяет избежать или снизить выраженность побочных реакций. К сожалению, в детской практике НЯК чаще (до 70-80%) представлен панколитом, вследствие чего местную терапию приходится комбинировать с назначением системных препаратов.
Осложнения и недостаточный ответ на проводимое медикаментозное лечение принято считать показанием для хирургического лечения.
Таблица 42-7. Алгоритм выбора лечения при неспецифическом язвенном колите
|
Таблица 42-8. Возрастные дозировки основных лекарственных средств при неспецифическом язвенном колите у детей
|
Таблица 42-9. Алгоритм выбора терапии при болезни Крона
|
Таблица 42-10. Возрастные дозировки основных лекарственных средств при болезни Крона у детей
|
ПРОГНОЗ
Прогноз при большинстве форм ВЗК неблагоприятный, особенно в случае присоединения осложнений (при НЯК — токсическая дилатация или перфорация толстой кишки, кишечное кровотечение, сепсис, тромбозы и тромбоэмболии, рак толстой кишки; при болезни Крона — стенозы и стриктуры, свищи, абсцессы, сепсис, тромбозы и тромбоэмболии, рак толстой кишки).
Глава 43
Функциональная диспепсия
синонимы
Неязвенная диспепсия, эссенциальная диспепсия, идиопатическая диспепсия, псевдоязвенный синдром, эпигастральный дистресс-синдром.
ОПРЕДЕЛЕНИЕ
Функциональная диспепсия (ФД) — комплекс расстройств, включающий боль или дискомфорт в эпигастральной области, раннее насыщение, тошноту, рвоту, отрыжку, изжогу и не обусловленный органическим поражением ЖКТ. Особенность синдрома у детей - преимущественная локализация боли в околопупочной области (55-88%); у 95% детей боль возникает в границах треугольника, основание которого — правая рёберная дуга, а вершина — пупочное кольцо.
ЭПИДЕМИОЛОГИЯ
Распространённость ФД в популяции составляет 25-40% и приблизительно одинакова во всех возрастных группах. Согласно новой редакции Римских критериев (2006), данный термин не применяют до достижения ребёнком 4 лет по причине недостаточной структурированности жалоб, необходимых для постановки диагноза.
Согласно Римским критериям III (2006) выделяют постпран- диальный (дискинетический по Римским критериям II) и болевой (язвенноподобный по Римским критериям II) варианты ФД. Первый характеризуется преобладанием диспепсии, второй — абдоминальной болью. Непременным условием для постановки диагноза считают сохранение или рецидивирование симптомов не менее 3 мес.
Патогномоничными для ФД считают ранние (возникающие после приёма пищи) боли, быстрое насыщение, ощущение вздутия и переполнения в верхней половине живота. Часто боль носит ситуационный характер: возникают утром перед уходом в дошкольное учреждение или школу, накануне экзаменов или других волнующих событий в жизни ребёнка. Во многих случаях ребёнок (родители) не могут указать на связь симптомов с какими-либо факторами. У пациентов с ФД нередко бывают различные невротические расстройства, чаще по тревожному и астеническому типу, нарушения аппетита и сна. Характерно сочетание абдоминальной боли с болями иной локализации, головокружениями, потливостью.
Синдром диспепсии может быть клинической маской различных инфекционных и соматических заболеваний, пищевой непереносимости. Так, при глистных инвазиях и лямблиозе наряду с диспепсией могут развиваться интоксикация, поражение кожи и дыхательных путей аллергического характера, нарушения переваривания и всасывания питательных веществ. Синдром диспепсии в 2-3 раза чаще отмечают у детей с атопическими заболеваниями, что связано с влиянием биогенных аминов на желудочную моторику и секрецию. В подобных случаях, как правило, не удаётся установить связь между обострениями атопических заболеваний и диспептическими расстройствами.
Доказана взаимосвязь между синдромом диспепсии и поражениями слизистой оболочки верхних отделов ЖКТ, в частности, хеликобактер-ассоциированным гастритом. Помимо воспалительной реакции, симптомы диспепсии могут быть обусловлены нарушением секреции гастроинтестинальных пептидов и соляной кислоты, часто возникающих при персистенции Н. pylori на желудочном эпителии. В случае морфологического подтверждения воспаления слизистой оболочки желудка и выделении микроорганизма правомочен диагноз «хронический гастрит с синдромом диспепсии».
Наиболее распространённые этиологические факторы ФД у детей: невротические нарушения, стрессы, психосоциальная дизадаптация, вегетативные дисфункции (Печкуров Д.В. и др., 2007). Доказана провоцирующая роль алиментарных нарушений (отсутствие режима питания, переедание, злоупотребление углеводами, грубой растительной клетчаткой, острыми и раздражающими слизистую оболочку желудка продуктами) и приёма некоторых лекарственных препаратов. Как правило, перечисленные факторы выступают в сочетании с хеликобактериозом, лямблиозом, глистными инвазиями, гастроинтестинальной аллергией. В этих случаях следует говорить о неязвенной диспепсии.
Ведущими механизмами в развитии ФД считают висцеральную гиперчувствительность и двигательные нарушения. Первая может возникать за счёт центральных (повышенное восприятие структурами ЦНС афферентных импульсов) и периферических (снижение порога восприимчивости рецепторного аппарата) механизмов. Основные варианты двигательных нарушений: гастропарез (ослабление моторики антрального отдела желудка с замедлением эвакуации содержимого), желудочная дисритмия (нарушение антродуоденальной координации, развитие перистальтики желудка по тахи-, брадигастритическому или смешанному типу), нарушение аккомодации желудка (снижение способности проксимального отдела желудка к расслаблению после приёма пищи под действием нарастающего давления содержимого на его стенки).
Различают угнетающие и стимулирующие медиаторы двигательной активности желудка. К угнетающим факторам относят секретин, серотонин. холецистокинин, вазоактивный интестинальный пептид, нейропептид Y, пептид YY и тиротропин- высвобождающие пептиды; к стимулирующим — мотилин, гастрин, гистамин, субстанцию Р. нейротензин, эндорфины. Следовательно, формированию дискине- тических нарушений способствует изменение гормональной регуляции ЖКТ.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциально-диагностические мероприятия при ФД проводят в 3 этапа.
I — определение пациентов с высоким риском органической диспепсии по данным анамнестических, клинических и доступных лабораторных данных, направление на срочное гастроэнтерологическое обследование.
II — устранение или коррекция этиологических факторов и патогенетических механизмов ФД в группе детей с низким риском органической диспепсии.
III — определение формы функциональных расстройств ЖКТ в соответствии с классификацией, принятой на X Съезде детских гастроэнтерологов России (Москва, 2004).
Среди заболеваний, составляющих группу органических диспепсий у детей, наибольшее значение представляет язвенная болезнь желудка и двенадцатиперстной кишки; распространённость данного заболевания составляет 1 на 1000 населения в возрасте от 0 до 14 лет. Среди детей раннего возраста случаи язвенной болезни единичны, в возрастной группе 4-9 лет распространённость не превышает 0,4%, а среди подростков заболеваемость язвенной болезнью достигает 3 на 1000. Более редкие причины органической диспепсии в детском возрасте - хронический холецистит и панкреатит, желчнокаменная болезнь (ЖКБ), дивертикулиты ЖКТ.
Клиническая диагностика перечисленных заболеваний — непростая задача даже для опытного гастроэнтеролога, однако обострения, а тем более осложнения сопровождаются весьма яркими симптомами, в литературе обозначаемыми как симптомы тревоги (табл. 43-1).
Таблица 43-1. Симптомы тревоги при органической диспепсии
|
Так как в структуре синдрома диспепсии у детей преобладает язвенная болезнь, ранняя диагностика данного заболевания признана приоритетной задачей. Эпидемиологические критерии, повышающие риск язвенной болезни: возраст старше 10 лет (= в 10 раз), принадлежность к мужскому полу (в 3-4 раза), отяго- щённая наследственность (в 6-8 раз). Клинически на наличие язвенной болезни указывают ночные и «голодные» боли, сильные редкие боли, изжога и отрыжка кислым (рис. 43-1). При наличии у ребёнка хотя бы одного из перечисленных симптомов тревоги показана ЭГДС в первоочередном порядке. Противопоказания к ЭГДС — острые нарушения кровообращения, лёгочная и сердечная недостаточность. выраженные анатомо-топографические изменения в пищеводе, психические заболевания, тяжёлое состояние больного, угроза кровотечения.
УЗИ — неинвазивный и доступный метод скрининга патологических состояний. Если ребёнку в течение длительного времени не проводили УЗИ печени, поджелудочной железы и жёлчного пузыря, исследование показано для исключения аномалий развития данных органов, опухолей и кист, ЖКБ, портальной гипертензии и цирроза печени. Распространённость перечисленных состояний в детском возрасте невысока и нет данных о том, что в популяции пациентов с синдромом диспепсии показатель выше. Тем не менее скрининг этих заболеваний необходим в целях возможно ранней диагностики, поэтому однократное УЗИ брюшной полости ребёнку с синдромом диспепсии обязательно. Определение сократительной функции жёлчного пузыря при первичном обращении следует считать излишним и необоснованно увеличивающим сроки и стоимость обследования.
К наиболее вероятным этиологическим факторам ФД относят психосоциальные. Обнаружение неблагоприятной ситуации в семье, проблем со сверстниками, в школе, повышенных нагрузок требует доверия и терпения как от пациента, так и от врача. Именно эти ситуации чаще остальных приводят к развитию невротических реакций, астенического и тревожного синдрома.
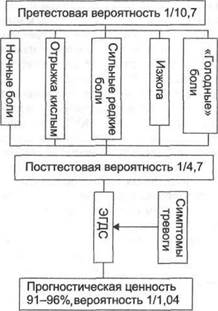 Рис. 43-1. Комбинированное применение тестов для диагностики язвенной болезни.
Рис. 43-1. Комбинированное применение тестов для диагностики язвенной болезни.
|
Для астенического синдрома характерны усталость, упадок физических и умственных сил, разбитость, слабость, гиперестезия, нарушения сна, непереносимость обычных нагрузок. Тревожность — пониженное настроение с чувством внутреннего напряжения, тревога за себя или близких, непоседливость, излишняя двигательная хаотичная активность, усиливающаяся по вечерам. Многочисленные тесты позволяют педиатрам диагностировать невротические синдромы, требующие консультации специалиста.
Диспепсия может играть роль одного из висцеральных симптомов вегетативных дисфункций. Для облегчения диагностики и уточнения формы вегетативного расстройства ЖКТ удобно использовать таблицу A.M. Вейна в модификации (табл. 43-2).
Таблица 43-2. Признаки, лежащие в основе исследования вегетативного тонуса желудочно- кишечного тракта (no A.M. Вейну в модификации, 2000)
|
По преобладанию у пациента тех или иных симптомов можно судить о типе вегетативной дистонии, назначить соответствующие вегетотропные препараты. В 2/з случаев у детей с ФД имеет место преобладание парасимпатической регуляции ЖКТ.
Роль Я. pylori в развитии синдрома диспепсии до настоящего времени не очевидна. Неоспоримо доказано, что персистенция Я. pylori вызывает воспалительные изменения слизистой оболочки желудка, но данные нарушения часто не коррелируют с клиническими симптомами диспепсии. Эпидемиологические исследования не обнаружили достоверных отличий частоты встречаемости Н. pylori в группе лиц с диспепсией и без таковой, в связи с чем проведение тестов на Н. pylori целесообразно только в тех случаях, когда эрадикация возбудителя регламентирована действующими стандартами (Маастрихт, 2000).
Немаловажный фактор, способный вызвать синдром диспепсии, — глистные и паразитарные инвазии. Ведущим механизмом в этом случае считают не воспаление слизистой оболочки верхних отделов ЖКТ, а воздействие токсинов на функциональное состояние мышечного и секреторного аппарата. Помимо лямблий, относящихся к простейшим, известно не менее 10 гельминтозов, протекающих с диспептическим синдромом. Признаки инвазии: сочетанное поражение различных отделов ЖКТ, аллергические состояния, эозинофилия или анемия, выраженный астеновегетативный синдром. В подобных случаях необходимо копрологическое исследование с обогащением или концентрацией материала (по Фюллеборну, Шульману или методом формалин-эфирного обогащения). Нативное исследование кала на яйца гельминтов и цисты лямблий, даже многократное, не обладает достаточной чувствительностью, а ложноотрицательный результат исследования вводит врача в заблуждение. Большей информативностью обладают иммунологическое обследование крови, обнаружение антигенов паразитов в каловом материале.
При сочетании ФД с дисфункциями кишечника следует исключить заболевания, протекающие с СМА, например лактазную недостаточность или целиакию. Для этой цели проводят копрологическое исследование, пробы на редуцированные углеводы, специфические иммунологические тесты.
|
|
|
|
|
Дата добавления: 2015-06-04; Просмотров: 417; Нарушение авторских прав?; Мы поможем в написании вашей работы!